 4泌尿体系.docx
4泌尿体系.docx
- 文档编号:2170870
- 上传时间:2022-10-27
- 格式:DOCX
- 页数:22
- 大小:146.24KB
4泌尿体系.docx
《4泌尿体系.docx》由会员分享,可在线阅读,更多相关《4泌尿体系.docx(22页珍藏版)》请在冰豆网上搜索。
4泌尿体系
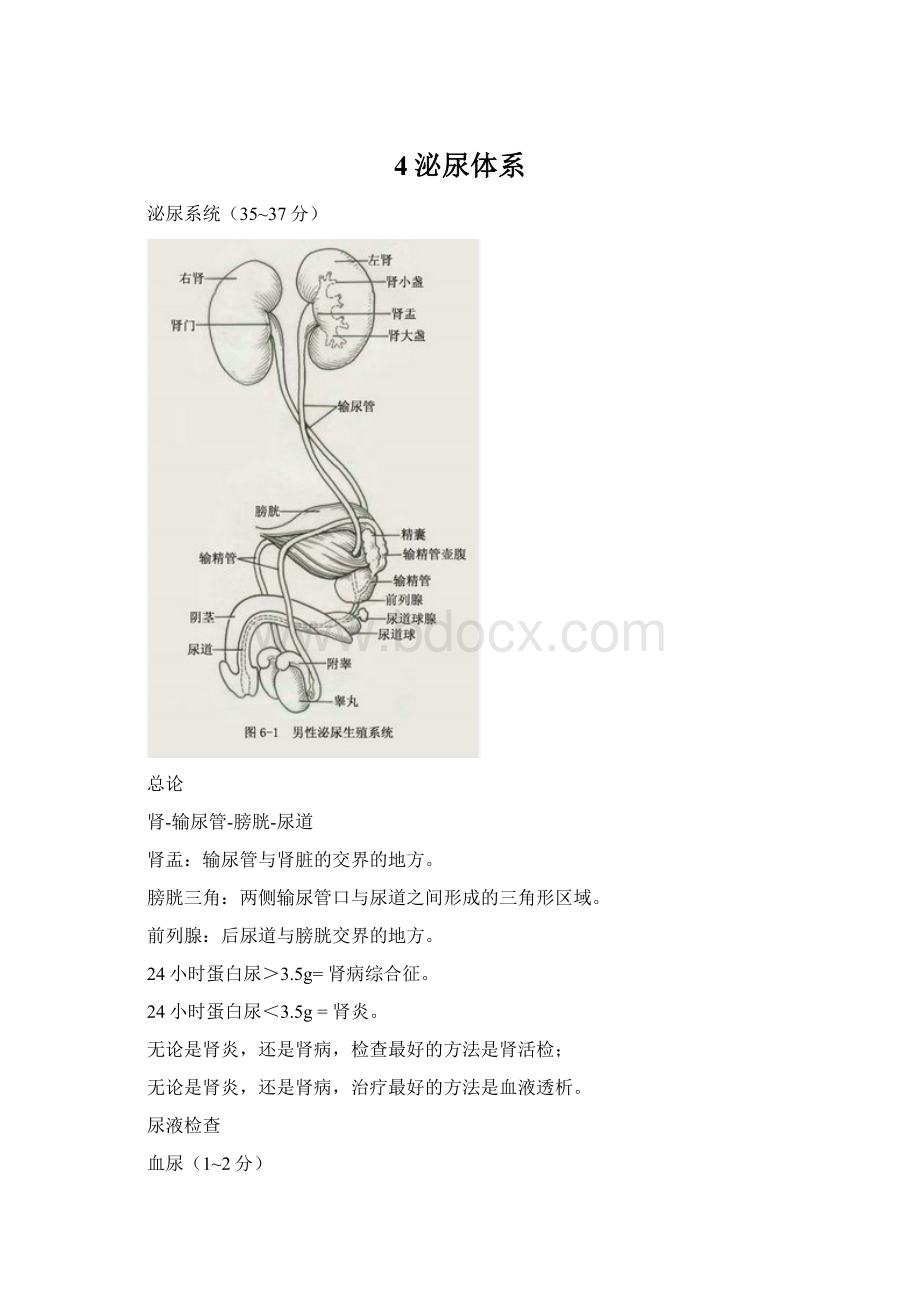
泌尿系统(35~37分)
总论
肾-输尿管-膀胱-尿道
肾盂:
输尿管与肾脏的交界的地方。
膀胱三角:
两侧输尿管口与尿道之间形成的三角形区域。
前列腺:
后尿道与膀胱交界的地方。
24小时蛋白尿>3.5g=肾病综合征。
24小时蛋白尿<3.5g=肾炎。
无论是肾炎,还是肾病,检查最好的方法是肾活检;
无论是肾炎,还是肾病,治疗最好的方法是血液透析。
尿液检查
血尿(1~2分)
一、分类:
1.肉眼血尿:
出血量超过1ml/L。
2.镜下血尿:
在高倍显微镜下红细胞>3个/高倍视野。
二、原因:
终末前后精、初道全膀上
1.初始血尿:
前尿道病变;
2.终末血尿:
前列腺、后尿道、精囊病变;
3.全程血尿:
膀胱以上(膀胱、输尿管、肾脏)的疾病。
三、根据血尿的来源分类:
1.肾小球源性血尿(红细胞经过肾小球滤过):
红细胞多形性、形态、大小不一;
2.非肾小球源性血尿(没有经过肾小球滤过):
红细胞形态、大小一致。
四、几种疾病血尿特点:
无痛全程瘤、终末刺激核、疼痛血尿石。
1.泌尿系统肿瘤:
无痛、全程血尿
2.泌尿系统结核:
终末血尿+膀胱刺激征(包括尿痛、尿急、尿频)
3.泌尿系结石:
疼痛+血尿
蛋白尿(2分)
正常人为阴性,范围:
<150mg/d。
一、概念
成人尿蛋白>150mg/d称为蛋白尿。
24小时尿蛋白>3.5g称为大量蛋白尿。
是诊断肾病综合征的金标准。
(>3.5g/d为肾病;<3.5g/d为肾炎)
二、分类
在临床上分为:
病理性和生理性蛋白尿。
高蛋白饮食导致的蛋白尿为病理性蛋白尿。
1.生理性蛋白尿:
无器质性病变,出现一过性蛋白尿。
分为功能性和体位性蛋白尿。
2.肾小球性蛋白尿:
最常见。
主要见于急、慢性肾炎。
肾小球的滤过膜有两个屏障,分别为:
①损伤电荷屏障出现选择性蛋白尿;以白蛋白为主;最常见的疾病是肾病综合症。
(记忆:
选择皮肤白的美女放电)。
②损伤分子屏障出现非选择性蛋白尿;尿中以大分子蛋白为主;最常见的疾病是糖尿病肾炎。
3.肾小管性蛋白尿:
尿中β2微球蛋白(β2MG)增高;最常见的疾病是间质性肾炎。
4.溢出性蛋白尿:
尿中以小分子蛋白(本周蛋白、轻链蛋白)增高为主;常见的疾病是多发性骨髓瘤。
管型尿(1分)
管型是蛋白质在肾小管内凝固凝集而成。
正常人可以见到透明管型(偶尔看到)。
大量透明管型见于肾小管、肾小球的病变。
12小时尿中超过5000个管型及为管型尿。
急性急进肾小红:
红细胞管型多见于急性肾炎、急进性肾炎;
肾盂间质肾炎白:
白细胞管型多见于肾盂肾炎、间质性肾炎;
上皮管型小管死:
上皮管型多见于肾小管坏死;
蜡样管型慢肾衰:
蜡样管型多见于慢性肾炎、慢性肾衰;
脂肪管型肾病综:
脂肪管型多见于肾病综合征。
白细胞尿,脓尿和细菌尿
白细胞>5个/HP称为白细胞尿。
(正常值<5个)
红细胞>3个/HP称为镜下血尿。
(正常值<3个)
尿量:
正常:
1000~2000ml;
多尿:
>2500ml;
少尿:
24小时<400ml;或每小时<17ml;
无尿:
24小时<100ml;
夜尿增多:
夜尿>2次。
尿蛋白:
0.1~0.2g:
+;
1~2g:
++;
2~4g:
+++;
>4g:
++++。
血尿:
(每高倍视野下红细胞数)
10个:
+;
20个:
++;
30个:
+++。
肾小球疾病
1.发病机制:
免疫介导机制。
2.肾炎性水肿:
水钠潴留引起;
肾病性水肿:
低蛋白血症引起。
急性肾小球肾炎(血尿)
儿童、上呼吸道感染+血尿、C3下降,8周内恢复=急性肾小球肾炎
急性肾炎+少尿、无尿、氮质血症等肾功能恶化的表现=急进性肾炎
一、病因:
本病的诱因是上呼吸道感染(常为β溶血性链球菌感染)、皮肤感染,最终由感染所诱发的免疫介导而导致的肾小球的病变。
2、病理改变:
毛细血管内增生性肾小球肾炎。
主要是内皮细胞、系膜细胞增生。
肾活检可见小丘状、驼峰状改变。
三、临床表现:
100%镜下血尿、40%肉眼血尿;还可以出现蛋白尿(<3.5g)、高血压、水肿。
四、实验室检查:
1.血清C3补体下降,8周内恢复正常。
如超过8周还没有正常必须进行肾活检以确诊。
2.确诊金标准:
肾活检。
3.血清抗“O”滴度升高。
提示其近期内曾有过链球菌感染,但是不能代表有肾炎。
五、并发症:
急性肾小球肾炎最严重的并发症是:
心衰、高血压脑病。
一般在发病后1~2周发生。
六、治疗原则:
以休息对症为主。
因为是自限疾病所以绝对不能使用激素(会影响预后)和细胞毒类药物(环磷酰胺)。
治疗首选青霉素。
急性肾炎如合并高血压,首选ACEI。
泌尿系疾病最好的治疗方法是透析治疗。
急进性肾小球肾炎
一、概念
急性肾炎+少尿、无尿、氮质血症等肾功能急骤恶化的表现=急进性肾小球肾炎
急性肾炎和急进性肾炎的区别:
有无肾功能急剧恶化。
氮质血症:
血尿素氮(BUN)>8(正常值3.5~7)。
二、病理类型
急进性肾炎又称为大新月体性肾炎。
属于毛细血管外肾炎;出现大量壁层细胞增生;肾穿刺标本中超过50%的肾小球有大新月体(新月体占肾小囊面积50%以上)形成。
记忆:
“今晨内急”:
急进性肾炎是壁层细胞增生;急性肾炎是内皮细胞增生;
急性肾小球肾炎的病理类型是毛细血管内增生性肾炎。
三、RPGN分型:
I型抗膜线条样、II型复合颗粒状、III型ANCA非免疫、I型GP把血换、Ⅱ、Ⅲ激素把命留。
1.Ⅰ型:
抗肾小球基底膜型、抗GBM抗体型、原位免疫复合物型;IgG及C3沿肾小球毛细血管壁呈线条样沉积;
2.Ⅱ型:
免疫复合物型、循环免疫复合物型;IgG及C3呈颗粒状沉积于系膜区和毛细血管壁;
3.Ⅲ型:
非免疫复合物型;血中存在抗中性粒细胞胞浆抗体(ANCA抗体)阳性,没有沉积。
四、治疗
1.Ⅰ型、Good-Pasture综合征(肺出血肾病综合征)首选血浆置换;
2.Ⅱ、Ⅲ型首选大剂量激素冲击疗法(甲泼尼龙)。
慢性肾小球肾炎
急性肾炎病情迁延一年以上=慢性肾炎(只占10%);
大部分(90%)的慢性肾炎发病只有几个月的也可以诊断为慢性肾炎。
急性肾盂肾炎病情迁延半年以上=慢性肾盂肾炎
急性肾衰病情迁延三个月以上=慢性肾衰
一、临床表现:
1.一般都无诱因、病情长、发展慢、表现多样。
2.蛋白尿(1~3g/天),血尿(可有可无)、容易出现贫血。
二、治疗
1.慢性肾炎是一条不归路,所以治疗目的是防止或延缓肾功能进行性恶化(挽救肾功能)。
而不以消除尿蛋白及血尿为目的。
2.低蛋白饮食。
3.积极控制血压:
尿蛋白小于1g/d,血压控制目标为130/80mmHg以下;
尿蛋白大于1g/d,血压控制目标为125/75mmHg以下。
4.慢性肾炎合并高血压首选具有保护肾脏的药物ACEI。
肾病综合征
以血尿起病的是肾炎,以蛋白尿起病的是肾病。
肾炎临床表现:
血尿,肾病的临床表现:
蛋白尿。
一、诊断标准
1.尿蛋白定量超过3.5g/d(金标准);
2.血浆白蛋白低于30g/L(银标准);
3.水肿;
4.高脂血症。
前两条必备,特别是第一条!
二、病理类型:
1.<18岁儿童:
微小病变性肾病;特点:
①诱因是非甾体类抗炎药;②对激素极为敏感。
2.18~40岁成年人:
系膜增生性肾病。
3.>40岁中老年人:
膜性肾病;最容易出现肾静脉血栓。
(肾病+突发胸痛、血尿=肾静脉血栓)。
三、治疗:
1.首选糖皮质激素。
治疗原则:
用量足、减药缓、长维持。
①用量足:
起始量1mg/(kg·d),用8~12周;
②减药缓:
每3周减少10%,当减到20mg/d时,要严加监测,预防复发;
③长维持:
当减到10mg/d时,维持6个月。
注意:
激素必须要用够量、用够时间,必须要用到8周以后才能加药或换药。
(急性肾炎禁用糖皮质激素;
急进性肾炎II、III型可用糖皮质激素)。
2.糖皮质激素治疗后的三种不同结果:
①激素敏感型:
用了激素后病情完全缓解;
②激素依赖型:
用了激素病情缓解后又复发;
③激素无效。
②型、③型需加用免疫抑制剂环磷酰胺(CTX)。
(当环磷酰胺总量达到6~8g时必须停药;环磷酰胺绝对不能单独使用。
)
继发性肾病综合征
1.老年人:
糖尿病肾病;
2.年轻人:
过敏性紫癜肾炎;
3.青壮年女性:
狼疮性肾炎;
4.任何年龄:
乙肝病毒相关性肾炎。
IgA肾病
1.只有典型的明显肉眼血尿,绝对不会出现水肿、高血压。
2.肾功能正常。
3.诱因:
上呼吸道感染后数小时出现血尿,最长不超过3天。
(血尿出现时间急)
(急性肾炎在上呼吸道感染后2~3周发病)
4.IgA肾病起病急、预后极差。
绝大部分都会转为慢性肾衰。
5.并发症:
恶性高血压、急性肾衰。
尿路感染
尿路感染分为:
1.上尿路感染:
肾盂肾炎,有全身症状(发热、腰痛、膀胱刺激症)和肾区叩击痛(腰痛)为主要表现;
2.下尿路感染:
膀胱炎,只有膀胱刺激征(尿频、尿急、尿痛)为主要表现。
所有尿路感染的致病菌都是大肠杆菌。
最常见的感染途径是上行感染(约占95%)。
所有尿路感染的治疗药物首选喹诺酮类(**沙星)。
一、急性肾盂肾炎
1.最常见的致病菌是大肠杆菌。
2.症状:
膀胱刺激征(尿频、尿急、尿痛)肾区叩击痛(腰痛)、全身症状明显;体温>38℃;可见白细胞管型。
3.检查
①亚硝酸盐阳性=尿路感染
②尿培养:
G+球菌>103/ml即有诊断意义;
G-杆菌>105/ml即有诊断意义。
4.治疗
①首选喹诺酮类药物,疗程是14天;
②孕妇、18岁以下儿童禁用喹诺酮类,可用三代头孢。
二、膀胱炎
1.最常见的致病菌是大肠杆菌。
2.症状:
膀胱刺激征(尿频、尿急、尿痛)、无全身症状;体温<38℃;无管型。
3.治疗:
①首选喹诺酮类,疗程3天;
②孕妇、18岁以下儿童禁用喹诺酮类,可用三代头孢。
膀胱刺激征(尿痛、尿频、尿急)+全身症状明显=肾盂肾炎
膀胱刺激征+全身症状不明显=急性膀胱炎
终末血尿+膀胱刺激征=肾结核
慢性肾盂肾炎(1分)
急性肾盂肾炎反复发作时间超过半年=慢性肾盂肾炎。
1.病因:
尿路梗阻、泌尿系统畸形、糖尿病。
慢性肾盂肾炎累及的是肾间质、肾小管,没有累及肾小球。
2.实验室检查:
①金标准:
静脉肾盂造影(IVP):
肾盂肾盏变形变窄;
②银标准:
B超:
肾脏表面凹凸不平、两肾大小不等;
③晨尿比重和渗透压降低。
提示肾小管浓缩功能减退。
3.治疗:
关键是去除易感因素。
抗生素分组、轮流使用。
疗程2~4周。
尿频、尿急、尿痛见于:
肾结核、膀胱炎、前列腺炎、肾盂肾炎;
肾小球肾炎没有这个症状。
无症状细菌尿
1.需要治疗的人群:
孕妇、学龄期儿童、需要做肾移植者、尿路梗阻者;
其他人无需治疗。
2.治疗:
首选三代头孢。
前列腺炎
1.致病菌:
大肠杆菌。
2.感染途径:
尿路上行感染。
3.症状:
寒战、高热、会阴部坠胀感。
4.治疗:
喹诺酮类。
附睾炎
1.致病菌:
大肠杆菌。
2.感染途径:
精管逆行感染。
3.症状:
寒战、高热、阴囊(睾丸)明显肿胀、疼痛。
4.治疗:
喹诺酮类。
慢性前列腺炎
1.症状:
全身症状轻微、尿道口“滴白”。
2.治疗:
红霉素。
肾结核(1~2分)
肺结核(原发病灶)→肾结核→附睾结核、输精管结核(串珠样改变)
低热盗汗+膀胱刺激征+消炎无效(排除炎症)=肾结核
终末血尿+慢性膀胱刺激征=肾结核
肾结核病变在肾脏,症状在膀胱。
1.症状:
结核中毒症状(低热、盗汗、消瘦、乏力);
终末血尿;
慢性膀胱刺激征
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 泌尿 体系
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 转基因粮食的危害资料摘编Word下载.docx
转基因粮食的危害资料摘编Word下载.docx
