 国家法定传染病诊断及报告简明手册Word文档下载推荐.docx
国家法定传染病诊断及报告简明手册Word文档下载推荐.docx
- 文档编号:22339098
- 上传时间:2023-02-03
- 格式:DOCX
- 页数:66
- 大小:42.08KB
国家法定传染病诊断及报告简明手册Word文档下载推荐.docx
《国家法定传染病诊断及报告简明手册Word文档下载推荐.docx》由会员分享,可在线阅读,更多相关《国家法定传染病诊断及报告简明手册Word文档下载推荐.docx(66页珍藏版)》请在冰豆网上搜索。
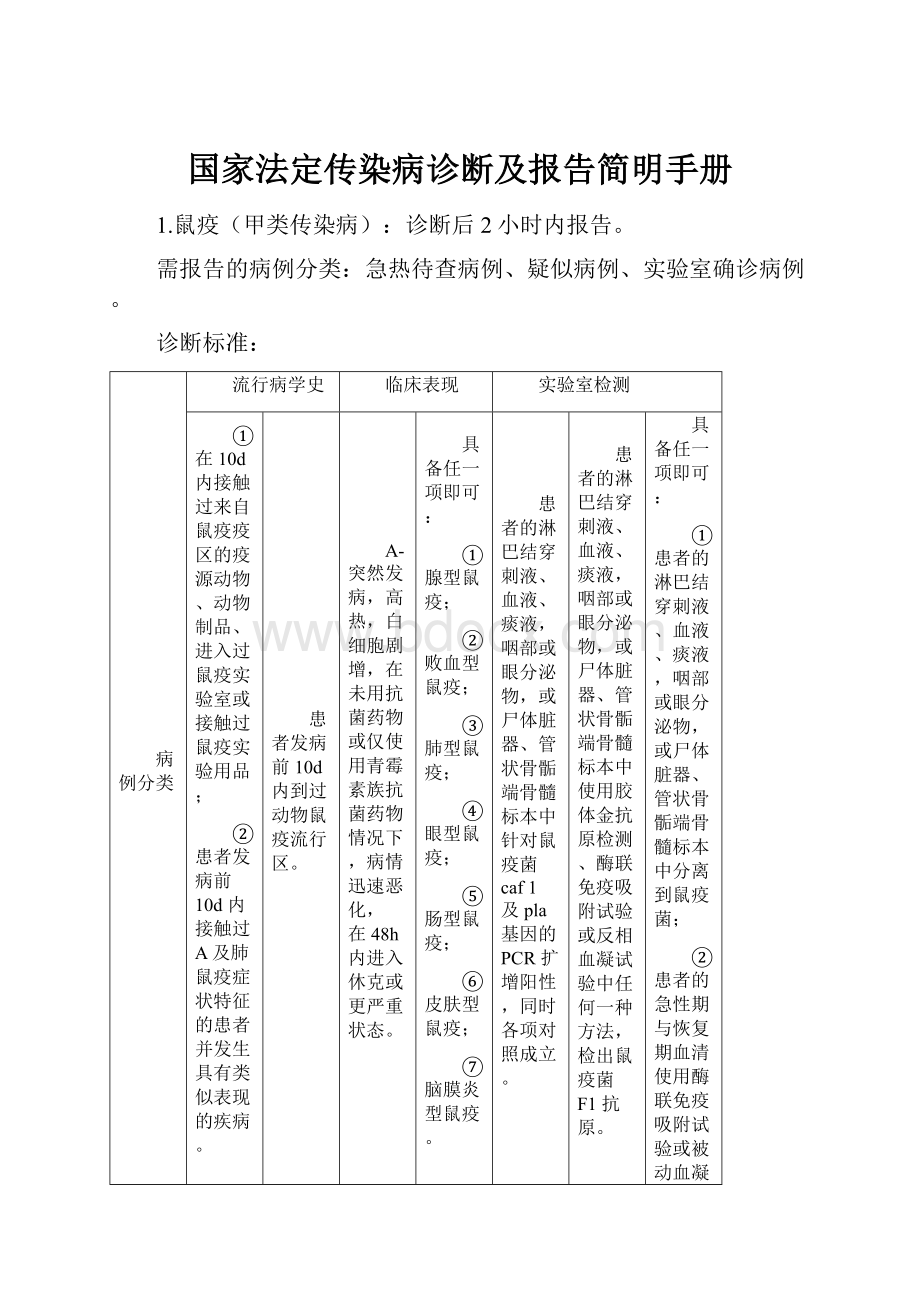
2.霍乱(甲类传染病):
病原携带者、疑似病例、临床诊断病例、实验室确诊病例。
其他
与霍乱患者或带菌者有密切接触史或共同暴露史。
轻型:
无腹痛腹泻,可伴呕吐,常无发热和里急后重表现。
少数病例可出现低热(多见于儿童)、腹部隐痛或饱胀感,个别病例有阵发性绞痛。
中重型:
腹泻次数频繁或剧烈,粪便性状为水样便,伴有呕吐,迅速出现脱水或严重脱水,循环衰竭及肌肉痉挛(特别是腓肠肌)等休克表现。
中毒型:
较罕见,无泄吐或泄吐较轻,无脱水或仅轻度脱水,但有严重中毒性循环衰竭。
粪便、呕吐物或肛拭子细菌培养分离到O1群和(或)O139群霍乱弧菌。
在腹泻病患者日常生活用品或家居环境中检出O1群和(或)O139群霍乱弧菌
①粪便、呕吐物或肛拭子标本霍乱毒素基因PCR检测阳性;
②粪便、呕吐物或肛拭子标本霍乱弧菌快速辅助检测试验阳性。
一起确认的霍乱暴发疫情中的暴露人群。
在疫源检索中,粪便培养检出O1群和(或)O139群霍乱弧菌前后各5d内有腹泻症状者。
病原携带者
√,无临床表现
临床诊断病例
√,具备任一项即可
3.传染性非典型肺炎(按照甲类管理的乙类传染病):
疑似病例、临床诊断病例、实验室确诊病例。
诊断标准如下:
具备任1项即可:
①发病前14天内接触过SARS病例,包括疑似、临床诊断或实验室确诊病例;
②病例有明确传染他人的证据;
③发病前14天有果子狸或相关野生动物接触史;
④从事SARS-CoV检测、科研的实验室人员;
⑤发病前14天有疫区居留史。
①发热(≥38℃),伴呼吸系统症状,部分伴消化道症状或肝肾功异常;
②白细胞计数降低或正常,淋巴细胞计数减少;
③CD3+、CD4+、CD8+细胞计数减少,以CD4+亚群减低为著。
④胸部X线和CT影像表现为磨玻璃密度影和肺实变影。
任一标本经任何一间具备RT-PCR检测和生物安全资质的实验室检测阳性。
病例的任何一份血清抗体检测阳性。
①至少两种不同部位的临床标本检测阳性;
②连续收集2d或以上的同一种标本检测阳性;
③在检测中对原始标本使用两种不同方法,或从原始标本重新提取RNA,RT-PCR检测阳性;
④ELISA法两次检测血清或血浆标本中SARS-CoV核衣壳蛋白抗原阳性;
⑤平行检测急性期和恢复期血清,抗体阳转或滴度升高≥4倍;
可有
√,且可排除其他疾病
4.艾滋病(乙类传染病):
诊断后24小时内报告。
需报告的疾病名称:
HIV感染者(病原携带者)、艾滋病。
实验室诊断病例,临床诊断病例。
年龄组
诊断标准(符合任一项即可)
HIV感染者
(实验室诊断病例)
成人,15岁及以上青少年
①HIV抗体确证试验阳性或血液中分离出HIV毒株;
②有急性HIV感染综合征或流行病学史,且不同时间的两次HIV核酸检测均为阳性;
15岁以下儿童
①小于18个月龄:
为HIV感染母亲所生,同时HIV分离试验阳性,或不同时间的两次HIV核酸检测均为阳性(第二次检测需在出生4周后进行);
②大于18个月龄:
诊断与成人相同。
艾滋病
(临床诊断病例/实验室诊断病例)
①HIV感染和CD4细胞<200/mm3;
;
-报实验室诊断病例
②HIV感染和至少一种成人艾滋病指征性疾病(C组临床表现)。
<11月龄
HIV感染,且CD4细胞<25%;
12月龄-35月龄
HIV感染,且CD4细胞<20%;
36月龄-59月龄
HIV感染,且CD4细胞<15%;
5岁-14岁
HIV感染,且CD4细胞<200/mm3;
HIV感染,且至少伴有一种小儿艾滋病指征性疾病(F组临床表现)。
5.甲型病毒性肝炎(乙类传染病):
临床诊断病例、实验室确诊病例,疑似甲肝最终需订正为临床诊断病例或实验室确诊病例。
符合任一项即可:
①发病前2周-7周内不洁饮食(水)史;
②与甲型肝炎急性患者有密切接触史;
③当地出现甲肝暴发或流行
④有甲肝流行区旅游史。
①发热、乏力和纳差、恶心、呕吐或腹胀、便秘等等消化道症状;
②肝脏肿大,伴有触痛或叩痛;
③有巩膜皮肤黄染并排除其他疾病所致的黄疸。
血清丙氨酸氨基转移酶ALT明显升高
血清总胆红素(TBIL)大于正常上限数值一倍以上和(或尿当红素阳性)
抗-HAVIgM(+),或抗-HAVIgG双份血清呈4倍升高
6.乙型病毒性肝炎(乙类传染病):
需报告的病例分型:
急性病例、慢性病例。
疑似病例、实验室确诊病例,疑似乙肝最终需订正为实验室确诊病例。
无需报告病原携带者*。
病例分型
肝组织学符合急性病毒性肝炎改变
近期出现无其他原因可解释的乏力和消化道症状(尿黄、眼黄、皮肤黄疸)
肝生化异常(ALT、AST升高,可有血清胆红素升高)
HBsAg
(+)
6个月内曾检测HBsAg(-)
抗-HBcIgM阳性1:
1000以上
恢复期血清HBsAg(-),抗HBs(+)
急性乙肝
符合疑似病例诊断标准
肝脏病理学有慢性病毒性肝炎的特点
慢性肝病患者的体征(肝病面容,肝掌、蜘蛛痣和肝、脾肿大)
急性HBV感染>
6个月仍HBsAg(+)或发现HBsAg(+)>
6个月
HBsAg(+)持续时间不详,抗HBcIgM(-)
血清ALT反复或持续升高,可有血浆白蛋白降低和(或)球蛋白升高,或胆红素升高等
血清HBeAg(+)或可检出HBVDNA,并排除其他导致ALT升高的原因
慢性乙肝
*注:
乙肝病原携带者:
是指乙肝表面抗原(HBsAg)阳性持续6个月以上,很少有肝病相关症状与体征,肝功能基本正常的慢性乙肝病毒(HBV)感染者。
7.丙型病毒性肝炎(乙类传染病):
临床诊断病例、实验室确诊病例。
急性丙肝、慢性丙肝。
组织病理学检查
影像学检查
①有输血史或其他人体组织治疗,或器官移植;
②有血液透析史、不洁注射史、消毒不严格的有创治疗史或静脉吸毒史;
③职业供血者;
④与HCV感染者有性接触史,或HCV感染者所生的婴儿;
急性丙肝症状
慢性丙肝症状
肝硬化症状
血清ALT、AST升高
血清抗-HCV(+)
血清HCVRNA(+)
急性丙肝改变
慢性丙肝改变
慢性丙肝肝硬化改变
急性:
肝脾轻度肿大
慢性:
肝实质不均匀,可见肝脾轻度肿大
肝硬化:
肝脏边缘不光滑甚至呈锯齿状,肝实质不均匀甚至呈结节状,门静脉增宽,脾脏增大
√,符合任一项即可
急性
符合疑似病例或临床诊断病例标准,临床表现符合急性丙肝症状,病程时间小于6个月
符合疑似病例或临床诊断病例标准,病程时间小于6个月
慢性
符合疑似病例或临床诊断病例标准,临床表现符合慢性丙肝症状,病程时间大于6个月
符合疑似病例或临床诊断病例标准,病程时间大于6个月
8.戊型病毒性肝炎(乙类传染病):
临床症状
①不洁饮食(水)史;
②密切接触戊肝患者;
③有戊肝疫区旅游史。
①无其他原因可解释的持续乏力、食欲减退或其他消化道症状;
②肝肿大伴有触痛或叩击痛。
ALT明显升高,且血清学排除甲、乙、丙型肝炎
抗-HEVIgG(+)和(或)抗-HEVIgM(+)
9.未分型病毒性肝炎(乙类传染病):
排除了甲、乙、丙、戊4型的病毒性肝炎病例则归入未分型肝炎。
10.脊髓灰质炎(按甲类管理的乙类传染病):
明确诊断的脊髓灰质炎野毒株病例在2小时内报告。
一旦发现可疑病例,均按照AFP病例的诊断标准进行诊断报告(诊断后24小时内报告)。
急性弛缓性麻痹(AFP)监测病例定义:
所有15岁以下出现急性弛缓性麻痹症状的病例,和任何年龄临床诊断为脊灰的病例均作为AFP病例。
AFP病例的诊断要点:
急性起病、肌张力减弱、肌力下降、腱反射减弱或消失。
常见的AFP病例包括以下疾病:
(1)脊髓灰质炎;
(2)格林巴利综合征(感染性多发性神经根神经炎,GBS);
(3)横贯性脊髓炎、脊髓炎、脑脊髓炎、急性神经根脊髓炎;
(4)多神经病(药物性多神经病,有毒物质引起的多神经病、原因不明性多神经病);
(5)神经根炎;
(6)外伤性神经炎(包括臀肌药物注射后引发的神经炎);
(7)单神经炎;
(8)神经丛炎;
(9)周期性麻痹(包括低钾性麻痹、高钾性麻痹、正常钾性麻痹);
(10)肌病(包括全身型重症肌无力、中毒性、原因不明性肌病);
(11)急性多发性肌炎;
(12)肉毒中毒;
(13)四肢瘫、截瘫和单瘫(原因不明);
(14)短暂性肢体麻痹。
11.人感染高致病性禽流感(乙类传染病):
流行病学史(符合任一项即可):
①发病前7d内,接触过禽,尤其是病禽、死禽(包括野生禽、家禽),或其排泄物、分泌物及7d内下的蛋,或暴露于其排泄物、分泌物污染的环境;
②发病前14d内,曾经到过有活禽交易、宰杀的市场;
③发病前14d内,与人禽流感疑似、临床诊断或实验室确诊病例有过密切接触,包括与其共同生活、居住,或护理过病例等;
④发病前14d内,在出现异常病、死禽的地区居住、生活、工作过;
⑤高危职业史:
从事饲养、贩卖、屠宰、加工、诊治家禽工作的职业人员;
可能暴露于动物和人禽流感病毒或潜在感染性材料的实验室职业人员;
未采取严格的个人防护措施,处置动物高致病性禽流感疫情的人员;
未采取严格的个人防护措施,诊治、护理人禽流感疑似、临床诊断或实验室确诊病例的医护人员;
无法进一步获得其临床标本进行实验室确诊,而与其有共同暴露史的其他人已被诊断为人禽流感确诊病例。
没有其他疾病确定诊断的肺炎病例。
符合对应亚型禽流感病毒的临床表现和症状。
病毒分离阳性。
患者恢复期血清进行红细胞凝集抑制试验阳性。
微量中和试验中禽流感病毒抗体阳性。
恢复期血清抗体滴度比急性期血清高4倍或以上。
患者临床标本中检测到人禽流感特异性的核酸,或特意的H亚型抗原。
12.麻疹(乙类传染病):
疫情报告
标本采集
既往未患过麻疹,在发病的6d~21d内与确诊的麻疹患者有接触史。
传染病责任疫情报告人怀疑为麻疹的监测病例
发热,体温≥38℃
全身皮肤出现红色斑丘疹
咳嗽,流涕,打喷嚏,鼻塞等上呼吸道卡他症状,并有畏光、流泪、结膜炎症状
无标本或标本不合格
①采血前8d到56d内未接种过麻疹减毒活疫苗而在血清中查到麻疹IgM抗体;
②恢复期患者血清中麻疹IgG抗体滴度比急性期有4倍或4倍以上升高,或急性期抗体阴性而恢复期抗体阳转;
③从鼻咽标本或尿液中分离到麻疹病毒,或检测到麻疹病毒核酸
流行病学联系病例
临床符合病例
13.流行性出血热(乙类传染病):
①发病前2个月内有疫区旅居史;
②发病前2个月与鼠类或其排泄物(粪、尿)、分泌物等有直接或间接接触史或可疑接触史。
不支持其他发热性疾病诊断。
①发热,可伴有乏力、恶心、呕吐、腹痛及腹泻等消化道症状;
②充血、渗出和出血等毛细血管损害表现:
“三红”,“三痛”,酒醉貌,球结膜充血、水肿、皮肤出血点。
①低血压休克;
②肾脏损害;
③典型病程分为发热期、低血压休克期、少尿期、多尿期和恢复期(五期经过)。
①发热期外周血白细胞计数增高和血小板减少,出现异形淋巴细胞;
血液浓缩(低血压休克期)或血液稀释(少尿期);
②尿蛋白阳性,可出现镜下血尿、管型尿。
可有肉眼血尿和尿中膜状物;
尿沉渣中可发现巨大的融合细胞;
③血肌酐、尿素氮升高。
①血清特异性IgM抗体阳性;
②恢复期血清特异性IgG抗体滴度比急性期有4倍以上增高;
③从患者标本中检出汉坦病毒RNA;
④从患者标本中分离到汉坦病毒。
14.狂犬病(乙类传染病):
流行病学史:
有被犬、猫、野生食肉动物以及食虫和吸血蝙蝠等宿主动物咬伤、抓伤、添黏膜或未愈合伤口的感染史。
实验室检测(符合任一项即可):
①查患者唾液、脑脊液或颈后带毛囊的皮肤组织标本中狂犬病毒抗原阳性,或用RT-PCR检测狂犬病病毒核酸阳性;
②从患者唾液、脑脊液等标本中分离到狂犬病病病毒;
③尸检脑组织标本,用直接荧光抗体法(Dfa)或ELISA检测狂犬病病毒抗原阳性、RT-PCR检测狂犬病病毒核酸阳性、细胞培养方法分离到狂犬病病毒。
狂躁型:
较常见,在愈合的伤口极其神经支配区有痒、痛麻及蚁走等异常感觉,以后出现高度兴奋、恐水、怕风、阵发性咽肌痉挛和交感神经兴奋症状如流涎。
吐沫、多汗、心率加快、血压增高等。
逐渐发生全身弛缓性瘫痪,最终因呼吸、循环衰竭而死亡。
麻痹型:
少见,临床表现为前驱期多为高热、头痛、呕吐及咬伤处疼痛等,无兴奋期和恐水症状,亦无咽喉痉挛和吞咽困难等表现。
前驱期后即出现四肢无力、麻痹症状,麻痹多开始于肢体被咬处,然后呈放射状向四周蔓延。
部分或全部肌肉瘫痪,咽喉肌、声带麻痹而失音
15.流行性乙型脑炎(乙类传染病):
居住在乙脑流行地区且在蚊虫孳生季节发病,或发病前25d内在蚊虫孳生季节曾去过乙脑流行地区。
临床表现:
①急性起病,发热、头痛、喷射性呕吐,发热2d~3d后出现不同程度的意识障碍;
②浅反射消失、深反射亢进。
脑膜刺激征和病理性反射阳性、痉挛性瘫痪或去大脑强直。
白细胞总数多在(10~20)×
109/L,中性粒细胞可达80%以上。
脑脊液压力增高,外观清亮,白细胞计数增高,多在(50~500)×
106/L,早期以多核细胞增高为主,后期以单核细胞增高为主,蛋白轻度增高,糖与氯化物正常。
①1个月内未接种乙脑疫苗者,血液或脑脊液中抗乙脑病毒IgM抗体阳性;
②恢复期血清中抗乙脑病毒IgG抗体阳转或乙脑病毒中和抗体滴度比急性期有4倍或4倍以上升高;
③急性期抗乙脑病毒IgG抗体阴性,恢复期阳性;
④早期感染者脑脊液或血清中分离出乙脑病毒;
⑤检测出乙脑病毒的特异性核酸。
16.登革热(乙类传染病):
急性起病,发热,较剧烈的头痛、眼眶痛,全身肌肉痛、骨关节痛及明显疲乏等症状。
可伴面部、颈部、胸部潮红,结膜充血等。
①发病前14d内去过登革热流行区;
②居住场所或工作场所周围(如半径100m范围)1个月内出现过登革热病例。
①白细胞计数减少;
②血小板减少(低于100×
109/L)
单份血清特异性IgG抗体或IgM抗体阳性。
①从急性期患者血清、脑脊液、血细胞或组织等中分离到登革病毒;
②恢复期血清特异性IgG抗体滴度比急性期有4倍及以上增长;
③应用RT-PCR或实时荧光定量PCR检出登革病毒基因序列;
④NS1抗原检测阳性。
17.炭疽(乙类传染病,其中“肺炭疽”按甲类传染病管理):
“肺炭疽”病例诊断后2小时内报告,其余炭疽病例诊断后24小时内报告。
肺炭疽、皮肤炭疽、炭疽(未分型)
①患者生活在证实存在炭疽的地区,或发病前14d到过该类地区;
②从事与毛皮等畜产品密切接触的职业;
③接触过可疑的病、死动物或其残骸;
④食用过可疑的病、死动物肉类或其制品;
⑤在可能被炭疽芽孢污染的地区从事耕耘或挖掘等活动。
①高热,呼吸困难,可有胸痛及咳嗽,咳极粘稠血痰;
②肺部闻及散在细湿罗音;
③胸部X线表现为纵膈影增宽;
④常见胸腔积液。
①暴露的局部皮肤出现不明原因的红斑、丘疹、水疱;
②周围组织肿胀及浸润,继而形成溃疡性黑色焦痂,焦痂周围皮肤发红、肿胀,疼痛不显著;
③焦痂部位的回流淋巴结肿大且常
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 国家 法定 传染病 诊断 报告 简明 手册
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 《JAVA编程基础》课程标准软件16级.docx
《JAVA编程基础》课程标准软件16级.docx
