 心电图教程.docx
心电图教程.docx
- 文档编号:29882924
- 上传时间:2023-08-03
- 格式:DOCX
- 页数:22
- 大小:1.19MB
心电图教程.docx
《心电图教程.docx》由会员分享,可在线阅读,更多相关《心电图教程.docx(22页珍藏版)》请在冰豆网上搜索。
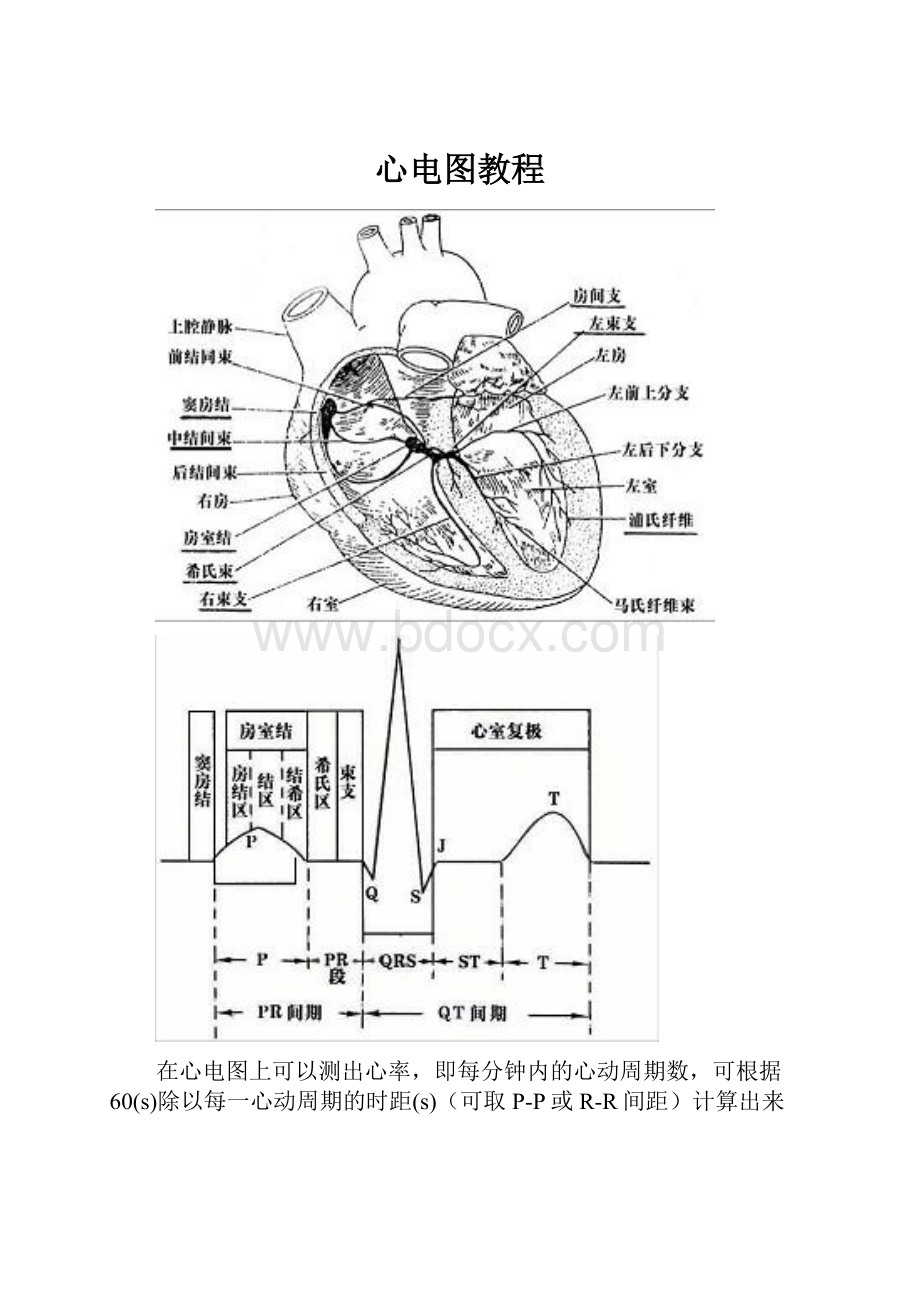
心电图教程
在心电图上可以测出心率,即每分钟内的心动周期数,可根据60(s)除以每一心动周期的时距(s)(可取P-P或R-R间距)计算出来
电轴左偏:
肥胖、横位心、妊娠、腹水、左心室肥大、左前分支传导阻滞
电轴右偏:
瘦长体形、垂位心、正常婴幼儿、右心室肥大、左后分支传导阻滞、肺气肿、广泛心梗
P波
•在AVR导联倒置,Ⅰ、Ⅱ、AVF、V3~V6导联直立
•时间<0·11秒
•电压:
肢导<0·25mv,胸导<0·20mv
•切迹双峰间距离<0·04秒
•P波低平无临床意义
P-R间期
•正常成人,心率在正常范围时,P-R间期为0·12-0·20s
•受心率和年龄影响
•年龄小或心率快时P-R间期较短,年龄大或心率慢时P-R间期较长
QRS波群
•正常成人时间0·06-0·10s,婴儿及幼童为0·04-0·08s
•正常人除AVR导联可呈QS或QR型外,其他导联Q波电压小于同导联R波的1/4,Q波时间<0·04s。
•正常人V3R、V1、V2呈rS型,R/S<1,RV1<1·0mv;V5、V6导联呈qR、qRs、Rs型,R/S>1、RV5<2·5mv。
S-T段
•正常S-T段多位于等电位线上,有时亦有轻微偏移。
•任何导联S-T段下移不应超过0·05mv,抬高在V1-V3导联不超过0·3mv,其他导联不超过0·1mv。
•S-T段长度受心率影响,当心率在60-100次/分时,其长度约0·10-0·16s。
T波
•为不对称的宽大而光滑的波
•前支较长,后支较短。
•正常情况下,T波方向与QRS主波方向一致。
即avR导联倒置,Ⅰ、Ⅱ、V4-V6导联直立,其余导联可直立,可倒置,但V1直立,V2、V3就不应倒置。
•在R波为主的导联中,T波电压不应低于同导联R波的1/10。
直立T波的电压以V2-V4较高,可达1·2-1·5mv,但V1导联不应超过0·4mv,其他胸导不应超过0·8mv,肢导不应超过0·6mv。
Q-T间期
•代表心室去极和复极所需时间的总和。
•与心率快慢密切相关,心率越快,Q-T间期越短,心率越慢,Q-T间期越长。
•由于Q-T间期受心率影响较大,所以常用校正的Q-T间期(Q-Tc),Q-Tc的最高值为0·44s。
U波
•在胸导(尤其是V3)较清楚。
•方向与T波一致,但在胸导全部是直立的
•电压较小,肢导联一般在0·05mV以下,V3上最高,有时可达0·2-0·3mV
一、右房肥大
心电图表现为P波尖而高耸,其振幅≥0.25mV,P波的宽度并不增加,在II、III、aVF导联表现最突出,称为“肺型P波”,常见于慢性肺原性心脏病及某些先天性心脏病。
二、左房肥大
心电图表现为P波增宽>0.11s,常呈双峰型,双峰间期≥0.04s,以在V1导联上最为显著,典型者多见于二尖瓣狭窄,故称为“二尖瓣型P波”。
P波改变在I、II、aVL导联明显。
V1的P波终末部的负向波变深
三、左房及右房双房肥大
心电图可见既异常高大,又增宽呈双峰型的P波,常见于风湿性心脏病及某些先天性心脏病。
四、左室肥大
心电图诊断标准为:
(一)左室高电压的表现
1、V5或V6的R波>2.5mV或V5的R波+V1的S波>4.0mV(男性)或>3.5mV(女性)。
2、I导联的R波>1.5mV,aVL的R波>1.2mV或I导联R波+III导联S波>2.5mV。
(二)额面心电轴左偏,但一般不超过-30°。
(三)QRS总时间>0.10s(一般不超过0.11s)
(四)并存ST-T改变。
五、右室肥大
心电图特征为:
(一)V1(或V3R)导联R/S≥1。
(二)V1的R波+V5的S波>1.05mV(重症可>1.2mV)。
(三)电轴右偏,额面平均电轴≥90°(重症可>110°)。
(四)aVR导联R/S或R/q≥1(或R>0.5mV)。
(五)少数病例可见V1导联呈QS、qR型(除外心肌梗塞)。
(六)ST-T改变,右胸前导联(如V1)T波双向、倒置,ST段压低。
符合上述阳性指标越多,以及超出正常范围越大者,诊断的可靠性亦越大。
右心室肥大及心肌劳损
六、左室、右室双侧心室肥大
当左、右心室均发生肥大时,有可能因两侧心室的综合心电向量互相抵消而呈现大致正常的心电图,以致难以显示心室肥大,或仅表现为左室肥大的图形而掩盖右心室肥大的存在。
但结合电轴偏移情况及波形改变仔细分析仍有可能判断出左室肥大与右室肥大。
右室及左室双侧心室肥大
第四节心肌缺血
在正常情况下,心室的复极过程是从心外膜开始向心内膜方向推进的。
当心室肌某一部分发生缺血时,将影响心室复极的正常进行,从而产生心电图ST-T的异常改变。
一、心内膜下心肌缺血
此时,缺血使这部分心肌的复极较正常更为推迟,导致出现与QRS主波方向一致的高大T波。
如,前壁心内膜下心肌缺血时,V1导联出现高大的T波;下壁心内膜下心肌缺血时,II、III、aVF导联出现高大的正向T波。
心内膜面缺血T对称性高直立
二、心外膜下心肌缺血
(包括透壁心肌缺血或透壁心肌梗塞)
此时,可引起心肌复极顺序的逆转,即转为心内膜复极在先而心外膜复极在后,于是即出现与正常方向相反的T波。
如,前壁外膜下心肌发生缺血时,在V2导联可见倒置的T波,而下壁外膜下心肌发生缺血时,在II、III、aVF导联可出现深倒置的T波。
心外膜面缺血T对称性倒置
三、ST段的异常改变
心肌缺血时除可出现T波的改变外,还可出现ST段的改变。
在心电图上典型的缺血型ST改变,往往表现为ST呈水平和下垂形下移≥0.1mv,下移的ST段与R波的夹角≥90°。
(一)典型心绞痛,心电图出现一时性的ST段下移,T波低平,双向或倒置。
(二)变异性心绞痛,心电图可出现ST段抬高而常伴有高耸的T波。
(三)慢性冠状动脉供血不足,心电图表现与典型心绞痛相似,一般变化较轻。
(四)判断运动试验的阳性结果时,心电图出现缺血型ST段下移的意义,较T波改变的意义更为重要。
(五)心室肥厚及束支传导阻滞等情况时出现的ST-T改变,是由于心肌除极时间延长,与心肌已开始进行的复极时间相重叠所致,通常称为继发性ST-T改变。
第五节心肌梗塞
一、基本图形
(一)“缺血性”改变
若缺血发生于心内膜面,T波呈对称性,高而直立;若发生于心外膜面,使外膜面复极延迟晚于内膜面,复极程序反常,就出现对称性T波倒置;
若电极置于前壁,而缺血发生于对侧(即后壁),则其图形变化类似前壁内膜面缺血,即出现对称性高而直立的T波。
(二)“损伤性”改变
1、缺血时间进一步延长,缺血程度进一步加重,就会出现“损伤性”图形改变,主要表现为S-T段偏移。
2、内膜面或对侧心肌损伤时S-T段平直压低,外膜面心肌损伤时S-T段抬高,明显抬高可形成单相曲线。
一般地说,损伤不会持久,要么恢复,要么进一步发生坏死。
(三)“坏死性”改变
一般认为坏死的心肌细胞不能恢复为极化状态和产生动作电流,所以心电图主要表现“异常Q波(坏死型Q波,病理性Q波)”,即Q波增宽(>0.04s)、加深(>同一导联1/4R波)。
二、心肌梗塞的图形演变及分期
心肌梗塞除了具有特征性图形改变外,它的图形演变也具有一定的特异性,因此随访观察心电图演变对诊断更有意义。
发生急性透壁性心肌梗塞时,如果观察及时,可以见到早期(也称超急性期或梗塞前期)、急性期、近期(也称亚急性期)和陈旧期(愈合期)的典型演变过程(见下图)
(一)早期:
见于急性心肌梗塞的很早期(数分钟或数小时)
(二)急性期:
是一个发展过程,见于梗塞后数小时或数日,持续数周。
(三)近期:
见于梗塞后数周至数月。
(四)陈旧期:
常出现在急性心肌梗塞3-6个月之后或更久。
三、心肌梗塞的定位诊断:
以“异常Q波”出现的导联为定位标准
I
II
III
aVR
aVL
aVF
V1V2
V3V4
V5V6
陈旧性前间壁心肌梗塞及左前分支阻滞一例
四、心肌梗塞的不典型图形
1、非透壁性心肌梗塞(心内膜下心梗)
急性期可仅出现S-T平直压低,无异常Q波,但S-T恢复后仍存在T波由倒置逐渐加深及变浅至恢复的演变过程。
第六节心律失常
一、窦性心律及窦性心律失常
凡起源于窦房结的心律,被称为窦性心律。
窦性心律一般属于正常或基本正常心律。
(一)窦性心律的心电图特征
1、有一系列规律出现的P波,且P波形态表明激动来自窦房结(即P波在Ⅰ、II、avF、v3-V6直立,在aVR倒置);
2、P-R间期>0.12s;
3、频率40~150次/分(超越者甚少)。
正常窦性心律的频率一般规定为60~100次/min。
同一导联中P-P间期差值应小于0.12s。
(二)窦性心动过速
(三)窦性心动过缓
(四)窦性心律不齐
窦性心动过缓及窦性心律不齐
(五)窦性静止亦称窦性停搏,在规律的窦性心律中,有时因迷走神经张力增大或窦房结自身原因,在一段时间内停止发放冲动。
心电图上在规则的P-P间隔中突然没有P波,而且所失去的P波之前与之后的P-P间隔与正常P-P间隔不成倍数关系。
窦性静止后常出现逸搏。
窦性静止
(六)病态窦房结综合症(SSS)
常见的心电图表现有:
1、明显而持久的窦性心动过缓(心率<50次/分,且不易用阿托品等药物纠正);
2、多发的窦性静止或严重的窦房结阻滞;
3、明显的窦性心动过缓而常出现室上性快速心律发作,故亦称为心动过缓过速综合症;
4、如病变同时波及房室交界区,则窦性静止时,可不出现交界性逸搏,或同时出现房室结区传导障碍,此即称为双结病变。
二、过早搏动(简称早搏)
1、代偿间歇(或称间期)
2、插入性早搏
3、二联律(1正常+1早搏);三联律(2正常+1早搏)
4、偶联间期
5、偶发;多发;频发;连发的早搏
6、多源性早搏;融合波(F);并行心律
(一)室性早搏提早出现一个增宽变形的QRS-T波群,QRS时限常>0.12s,T波方向多与主波相反。
有完全性代偿间歇(早搏前后两个窦性P波之间的间隔等于正常P-P间隔的二倍),早搏的QRS波前无P波,窦性P波可巧合于早搏波的任意位置。
室性早搏
(二)房性早搏提前出现一个变异的P’波,QRS波一般不变形,P’-R>0.12s,代偿间歇常不完全。
部分早搏P波之后无QRS波,且与前面的T波相融合而不易辨认,称为房性早搏未下传,P’-R可以延长,P’波所引起的QRS波有时也会增宽变形,称房性早搏伴室内差异性传导。
房性早搏伴室内差异性传导
(三)(房室)交界性早搏QRS波与窦性者相同或略有变异。
交界区的激动也能同时逆行上传达心房,产生一个逆行P’波(II、III、aVF的P’直立)。
P’波可以出现在QRS波之中、之后,也可在其前,但P’-R<0.12s,R-P’<0.20s。
不能上传者可以无P’波。
交界性早搏往往有完全性代偿间歇。
房室交界性早搏呈三联心律
三、异位性心动过速
异位性心动过速是异位节律点兴奋性增强或折返激动引起的异位心律(连续3个或更多)。
最常见的是阵发性心动过速:
有突然发生、突然停止的特点,心室率快速而匀齐(通常在150次/分以上)。
(一)阵发性室上性心动过速(PSVT)理应分为房性与交界区性,但因P’波常不易明辩,故将两者统称之为室上性。
心电图表现为:
QRS波与窦性者相同(仅当伴有束支传导阻滞或因差异传导时可增宽变形),频率范围为150~240次/分,绝对匀齐。
阵发性室上性心动过速
(二)阵发性室性心动过速QRS波呈室性波形(增宽>0.12s,并有继发性ST-T改变),心室律基本匀齐,频率为140~200次/分,有时可以见到保持固有节律的窦性P波融合于QRS波的不同部位。
遇合适机会可发生心室夺获
阵发性室性心动过速
(三)非阵发性心动过速:
实际上是加速了的房性、交界性或室性自主心律,其频率比窦性心律快,比阵发性心动过速慢。
交界性的频率为70~130次/分,室性的频率为60~100次/分。
一般没有阵发性发作与终止的特点,但也不尽然。
(四)扭转型室性心动过速:
是较为严重的一种室性心律失常。
发作时呈室性心动过速特征,只是增宽变形的QRS波群围绕基线不断扭转其主波的正负方向。
每约连续出现3~10个同类的波之后就会发生扭转,翻向对侧。
扭转性室速
四、扑动与颤动
(一)心房扑动(房扑):
心电图特点是:
无正常P波,代之连续的大锯齿状F波(扑动波),F波间无等电位线,波幅大小一致,间隔规则,频率为250~350次/分,大多不能全部下传,而以2:
1或1:
1下传,故心室律规则。
心房扑动(呈2∶1下传)
(二)心房颤动(房颤):
心电图特点是各导联无正常P波,代之以大小不等形状各异的f波(纤颤波),心房f波的频率为350~600次/分,心室律绝对不规则。
QRS波一般不增宽,若是前一个R-R间距偏长而与下一个QRS波相距较近之处,出现一个增宽变形的QRS波,是房颤伴有室内差异传导。
(三)心室扑动与颤动(室扑、室颤):
室扑的心电图特点是无正常QRS-T波群,代之以连续快速而相对规则的大振幅波动,频率达200~250次分,心脏失去排血功能。
室扑常不能持久,不是很快恢复,便会转为室颤而死亡。
往往是心脏停跳前的短暂征象。
心电图上QRS-T波群完全消失,出现大小不等、极不匀齐的低小波,频率达200~500次分。
心室扑动与颤动
五、传导阻滞
心脏传导阻滞按发生的部位分为窦房传导阻滞、房内传导阻滞、房室传导阻滞。
就阻滞程度可分为I度(传导延缓)、II度(部分激动发生漏搏)、III度(传导完全中断)。
就变化过程,可分为永久性、暂时性、交替性及渐进性。
(一)窦房传导阻滞普通心电图机尚不能直接描记出窦房结电位,故I度窦房阻滞不能观察到,III度窦房阻滞难与窦性静止相鉴别。
只有II度窦房阻滞出现心房、心室漏搏间歇,这一长间歇恰等于正常窦性P-P的倍数。
此称MorbizII型,较易诊断。
II度窦房传导阻滞
(二)房室传导阻滞
1、I度房室传导阻滞:
主要表现为P-R间期延长,在成人若P-R≥0.21s,则可诊断为I度房室传导阻滞。
I度房室传导阻滞(P-R间期0.27s)
2、II度房室传导阻滞:
部分P波后QRS波脱漏,分两种类型。
I型,亦称MorbizI型房室传导阻滞,表现为P波规律地出现,P-R间期逐渐延长(通常每次的绝对增加数多是递减的)。
直至一个P波后脱漏一个QRS波群,漏搏后传导阻滞得到一定恢复,P-R间期又趋缩短,之后又复逐渐延长,如此周而复始地出现,称为文氏现象。
II度房室传导阻滞(I型)
II型,又称MorbizII型,表现为P-R间期恒定(正常或延长),部分P波后无QRS波群。
II度房室传导阻滞(II型)
连续出现两次或两次以上的QRS波群脱漏者,称高度房室传导阻滞,例如3∶1、4∶1房室传导阻滞等。
3、III度房室传导阻滞:
又称完全性房室传导阻滞,P波与QRS波毫无相关性,各保持自身的节律,房率高于室率,常伴有交界性(多见)或室性逸搏。
心房颤动时,如果心室律慢而绝对规则,也应该诊断为心房颤动合并III度房室传导阻滞。
III度房室传导阻滞
(三)束支与分支传导阻滞
可根据QRS波群的时限是否大于0.12s而分为完全性与不完全性束支传导阻滞。
1、右束支传导阻滞(RBBB):
右束支细长,由单侧冠状动脉分支供血,故传导阻滞多见。
心电图表示如下:
(1)QRS波群时限≥0.12s;
(2)QRS波前半部接近正常,后半部在多数导联,如I、II、aVL、aVF、V4、V6等表现为具有宽而有切迹的S波其时限≥0.04s;aVR导联呈QR型,其R波宽而有切迹,最有特征性变化的是V1导联,呈rsR’型的M波形;
(3)V1,2导联ST段轻度压低,T波倒置。
完全性右束支传导阻滞
2、左束支传导阻滞(LBBB):
左束支粗而短,由双侧冠状动脉分支供血,不易发生传导阻滞,如有发生,多为器质性病变所致。
心电图表现:
(1)QRS时限≥0.12s;
(2)I、V5、V6导联q波减小或消失,V1,2导联常呈QS形,或有一极小r波,主波(R或S波)增宽,顶峰粗纯或有切迹,后支较前支为迟缓,I、V5,6导联常无S波,心电轴有不同程度的左偏趋势;
(3)ST-T方向与QRS主波方向相反。
完全性左束支传导阻滞
3、前分支传导阻滞(LAH):
其心电图特点是:
(1)心电轴明显左偏达-30°~-90°,超过-45°者诊断价值更大;
(2)QRS波在II、III、aVF导联呈rS型,SIII>SII,I、aVL导联呈qR型,aVL导联的R波大于I导联的R波;(3)QRS时限无明显增宽。
左前分支传导阻滞
4、左后分支传导阻滞(LPH):
心电图特点是:
(1)临床上没有右室肥大而心电轴明显右偏达90°~120°。
以超过110°为可靠;
(2)QRS波在aVL导联呈rS型,aVF导联呈qR型,III导联R波特别高;(3)QRS时限正常或稍增宽,增加量<0.02s。
左后分支传导阻滞
左、右束支及左束支分支不同程度的传导障碍,分别构成不同组合的双支阻滞和三支阻滞。
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 心电图 教程
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 #2机组现场施工用电布置措施.docx
#2机组现场施工用电布置措施.docx
