 第5章神经系统疾病的辅助检查.docx
第5章神经系统疾病的辅助检查.docx
- 文档编号:23142368
- 上传时间:2023-05-08
- 格式:DOCX
- 页数:56
- 大小:358.11KB
第5章神经系统疾病的辅助检查.docx
《第5章神经系统疾病的辅助检查.docx》由会员分享,可在线阅读,更多相关《第5章神经系统疾病的辅助检查.docx(56页珍藏版)》请在冰豆网上搜索。
第5章神经系统疾病的辅助检查
第五章神经系统疾病莳石面磕i
第一节腰椎穿刺和脑脊液检查
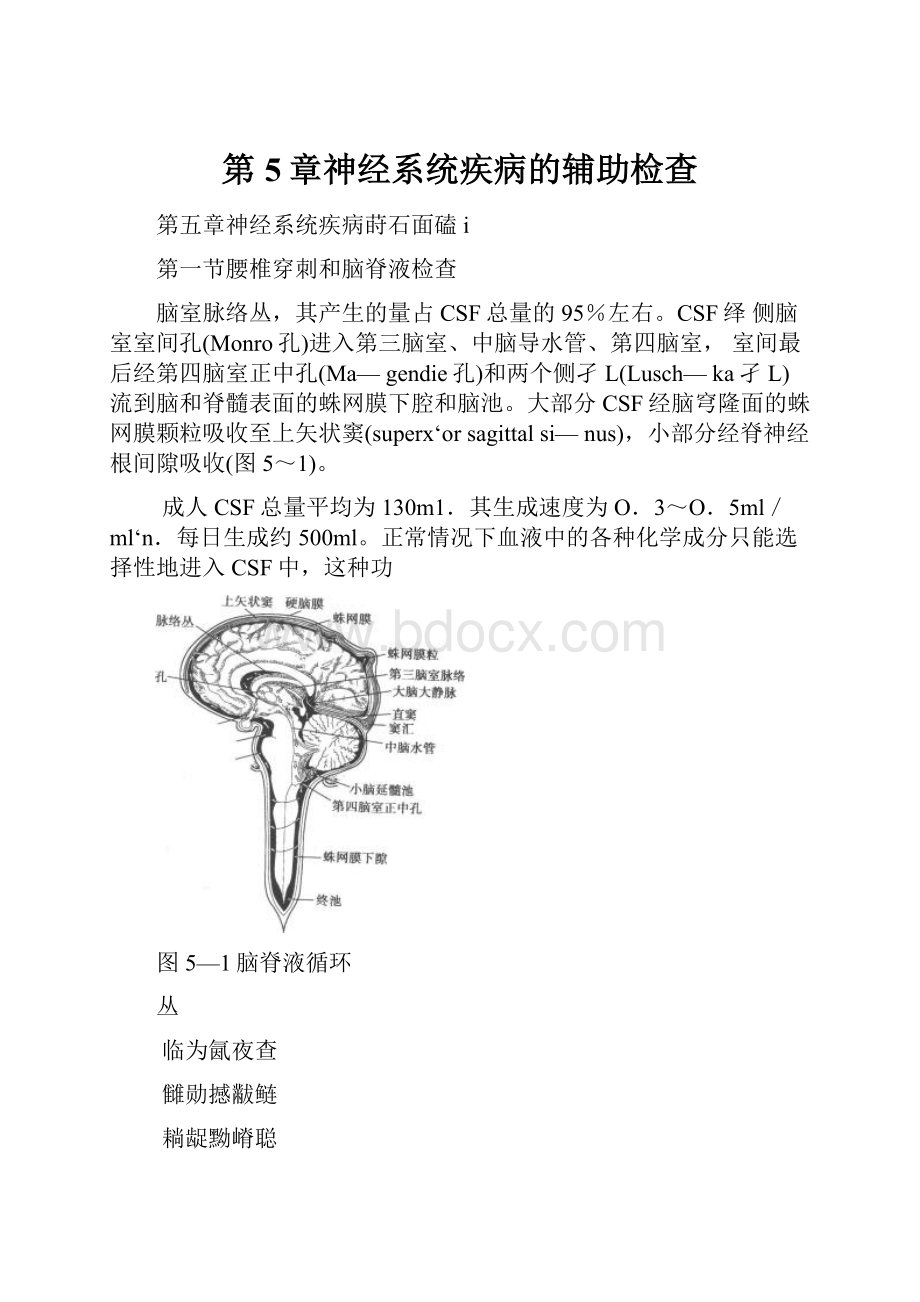
脑室脉络丛,其产生的量占CSF总量的95%左右。
CSF绎侧脑室室间孔(Monro孔)进入第三脑室、中脑导水管、第四脑室,室间最后经第四脑室正中孔(Ma—gendie孔)和两个侧孑L(Lusch—ka孑L)流到脑和脊髓表面的蛛网膜下腔和脑池。
大部分CSF经脑穹隆面的蛛网膜颗粒吸收至上矢状窦(superx‘orsagittalsi—nus),小部分经脊神经根间隙吸收(图5~1)。
成人CSF总量平均为130m1.其生成速度为O.3~O.5ml/ml‘n.每日生成约500ml。
正常情况下血液中的各种化学成分只能选择性地进入CSF中,这种功
图5—1脑脊液循环
丛
临为氤夜查
雠勋撼黻鲢
耥龊黝嵴聪
蝻枞鳃堋舰
出意一r查睑
得种们检素述冀篇雾
医查蜴睁盼茧
床检噬用鼬莉
一一~一~~~
后实磁比险瓦
以。
床宋置杉
体查临临㈤比
概一一一~一一
齄就耥附蜡燃
史行查越俭觏
觳断妪樾鞴嫦
黼黜蹴排酵峨
蝴被栅黜衄靴
蝴碥黼豫牲蛛
墨筹撤剃鬻蒋毒_}
狮死端辫斩
翩煅黔雠城
酣倾刿嘏撕
栅黼罐耐蝴
。
等诊融配
一一一一一
%锄觏吼瞄
≥黧嘶
m改刳雌睢
~一一~~
一鼢虮澌批
祁高网要;
厚曾朱}听
妁增蛛重断
鞘隧染具助
墟通感断防
为和系后液等
称坏经预葡栏
第五章神经系统疾病的辅助检查
概述
第一节腰椎穿刺和脑脊液检查
..脑脊液(cerebrospl‘nalfluid,csF)为无色透明的液体,充满在各脑室、蛛网膜下腔和脊髓中央管内,对脑和脊髓具有保护、支持和营养作用。
cSF产生于各脑室脉络丛(plexuschorl。
oideUS),主要是侧.
脑室脉络丛,其产生的量占CSF总量的95%左右。
CSF经侧脑室室间孔(Monto孔)进入第三脑室、中脑导水管、第四脑室,室间最后经第四脑室正中孑L(Ma—gendie孑L)和两个俱0孑L(Lusch—ka孔)流到脑和脊髓表面的蛛网膜下腔和脑池。
大部分CSF经脑穹隆面的蛛网膜颗粒吸收至上矢状窦(superiorsagittalsi—nUN),小部分经脊神经根间隙吸收t(图5—1)。
成人CSF总量平均为130m1,其生成速度为0.3~O.5ml/min。
每日生成约500ml。
正常情况下血液中的各种化学成分只能选择性地进入CSF中,这种功
图5—1脑脊液循环
丛
能称为血~脑脊液屏障(b1。
Od—cerebrospl’nalfluidbarti‘er,BcB)。
在病理情况下,BcB竺要竺荨通透性增高可使csF成分发生改变,csF生理、生化等特性的改变,对中枢?
竺系统感染、蛛网膜下腔出血、脑膜癌病和脱髓鞘等疾病的诊断、鉴别诊断、疗效竺票要判断具有重要的价值。
诊断中枢神经系统疾病时,常常需要通过腰椎穿刺获取竺掌篓以协助诊断;治疗性穿刺(therapeutm‘puncture)主要是注入药物或行内外引流术等。
。
一一。
多体进学本
,查的像。
是和术影等但史技经断
。
病着神诊断证醺、因诊求。
查基床了义检、临为莨液查的是眠脊检黼枞一埔舰分上加括、部义¨包查黜一~~一能某刎助核。
师在幢辅陛用一~一一~一临室俑常、临后姗诎峨髓赠以。
赫床声术体查临临超技徘燃雌黼骼戤髓戥翩时蜡隧仔验疾,、的和实对多查用史行查越检常病进检来学较问要助越理比询需辅段生床细还衅一手电临详,这的经绍过下,查神介经况行检、要
情进,查主
数而步检章
第五章神经系统疾病的辅助检查
概述
经过详细询问病史和仔细查体以后,临床医师能得出部分疾病的I临床诊断。
但是,多数情况下,还需要进行实验室检查。
实验室检查在某种意义上来说是为了求证病史和查体而进行,这些辅助检查对疾病的临床诊断和鉴别诊断有十分重要的意义。
随着技术的进步,检查的手段越来越多,目前临床比较常用的辅助检查包括:
脑脊液检查、神经影像学检查、神经电生理学检查、血管超声检查、放射性核素检查、病理检查、基因诊断等。
本章主要介绍临床比较常用的检查技术及其临床应用。
第一节腰椎穿刺和脑脊液检查
脑脊液(eerebrospinalfluid,CSF)为无色透明的液体,充满在各脑室、蛛网膜下腔和脊髓中央管内,对脑和脊髓具有保护、支持和营养作用。
CSF产生于各脑室脉络丛(plexuschorioideus),主要是侧.
脑室脉络丛,其产生的量占CSF总量的95%左右。
CSF经侧脑室室间孔(Monro孔)进人第三脑室、中脑导水管、第四脑室,室间最后经第四脑室正中孔(Ma—gendie孔)和两个侧孔(Lusch—ka孔)流到脑和脊髓表面的蛛网膜下腔和脑池。
大部分CSF经脑穹隆面的蛛网膜颗粒吸收至上矢状窦(superiorsagittalsi—nus),小部分经脊神经根间隙吸收(图5—1)。
成人CSF总量平均为130ml,其生成速度为O.3~0.5ml/min,每日生成约500ml。
正常情况下血液中的各种化学成分只能选择性地进入CSF中,这种功
上矢状窦硬脑膜
图5—1脑脊液循环
丛
能称为血一脑脊液屏障(blood-cerebrospinalfluidbarrier,BCB)。
在病理情况下,BCB破坏和其通透性增高可使CSF成分发生改变,CSF生理、生化等特性的改变,对中枢神经系统感染、蛛网膜下腔出血、脑膜癌病和脱髓鞘等疾病的诊断、鉴别诊断、疗效和预后判断具有重要的价值。
诊断中枢神经系统疾病时,常常需要通过腰椎穿刺获取脑脊液以协助诊断;治疗性穿刺(therapeuticpuncture)主要是注入药物或行内外引流术等。
酚、腰椎穿刺.}腰椎穿刺(1umbarpuncture)是神经内科应用非常普遍的辅助检查,对于疾病的诊断醣重要价值,应正确掌握其适应证、禁忌证和并发症。
}
(一)适应证.}1.留取CSF做各种检查以助中枢神经系统疾病如感染、蛛网膜下腔出血、脑膜癌病磐的诊断。
i2.测量颅内压或行动力学试验以明确颅内压高低及脊髓腔、横窦通畅情况。
3.动态观察CSF变化以助判断病情、预后及指导治疗。
4.注入放射性核素行脑、脊髓扫描。
5.注入液体或放出CSF以维持、调整颅内压平衡,或注入药物治疗相应疾病。
(二)禁忌证.‘
1.颅内压明显升高,或已有脑疝迹象,特别是怀疑后颅窝存在占位性病变。
2.穿刺部位有感染灶、脊柱结核或开放性损伤。
3.明显出血倾向或病情危重不宜搬动。
4.脊髓压迫症的脊髓功能处于即将丧失的临界状态。
(三)并发症及其防治
1.低颅压综合征指侧卧位腰椎穿刺脑脊液压力在60~80mmH20以下,较为常见。
患者于坐起后头痛明显加剧,平卧或头低位时头痛即可减轻或缓解。
多因穿刺针过粗,穿刺技术不熟练或术后起床过早,使脑脊液自脊膜穿刺孔不断外流。
故应使用细针穿刺,放液量不宜过多,一般为2~4ml,不超过10ml。
术后至少去枕平卧4~6小时。
一旦出现低颅压症状,宜多饮水和卧床休息,严重者可每日滴注生理盐水1000~1500ml。
2.脑疝形成在颅内压增高时,当腰椎穿刺放脑脊液过多过快时,可在穿刺当时或术后数小时内发生脑疝,造成意识障碍、呼吸骤停甚至死亡。
因此,须严格掌握腰椎穿刺指征,怀疑后颅窝占位病变者应先做影像学检查明确,有颅内高压征兆者可先使用脱水剂后再做腰穿。
如腰穿证实压力升高,应不放或少放脑脊液,并即刻给予脱水、利尿剂治疗以降低颅内压。
3.神经根痛如针尖刺伤马尾神经,会引起暂时性神经根痛,一般不需要特殊处理。
4.其他包括少见的并发症,如感染、出血等。
(四)操作和测压
1.操作通常取弯腰侧卧位(多左侧卧位)(图5—2),患者屈颈抱膝,脊背尽量靠近床面。
局部常规消毒及麻醉后,戴橡皮手套,自L3~4(L2~S1间隙均可)椎间隙穿刺。
穿刺针沿棘突方向缓慢刺入,进针过程中针尖遇到骨质时,应将针退至皮下待纠正角度后再进行穿刺。
进针约4~6cm时,即可穿破硬脊膜而达蛛网膜下腔,抽出针芯流出脑脊液,
测压和留取脑脊液后,再放入针芯拔出穿刺针。
穿刺点稍加压止血,敷以消毒纱布并用胶布固定。
术后平卧4~6小时。
若初压超过300mmH:
()时则不宜放液,仅取测压管内的脑脊液送细胞计数及蛋白定量即可。
2·压力一般采用测压管进行检查,腰椎穿刺成功后接上压力管,嘱患者充分放松,脑脊液在压力管中上升到一定的高度而不再继续上升,此时的压力即为初压。
放出一定量的脑脊液后再测的压力为终压。
侧卧位的正常压力一般成人为80~180mmH20.~200mmH20提示颅内压增高,~80mmHz()提示颅内压降低。
压力增高见于颅内占位性病变、脑外伤、颅内感染、蛛网膜下腔出血、静脉窦血栓形成、良性颅内压增高等。
压力降低主要见于低颅压、脱水、休克、脊髓蛛网膜下腔梗阻和CSF漏等。
脊髓病变疑有椎管阻塞可选用压力动力学检查,包括压颈试验和压腹试验。
行压腹试验时检查者以拳头或手掌用力压迫患者腹部,CSF压力迅速上升,解除压迫后CSF压力迅速下降。
如穿刺针不通畅或不在蛛网膜下腔,压腹试验CSF压力不升。
压颈试验又称奎肯试验(Queekenstedttest),指腰椎穿刺时用手或血压计袖带压迫双侧颈静脉使颅内静脉充血,观察颅内压升降情况。
正常情况下压颈后CSF压力迅速上升100~200mmH20.解除压颈后,压力迅速下降至初压水平。
如在穿刺部位以上有椎管梗阻,压颈时压力不E升(完全梗阻),或上升、下降缓慢(部分梗阻),称为压颈试验阳性。
如有颅内压升高或怀疑后颅窝肿瘤者,禁行压颈试验,以免发生脑疝。
单侧压颈试验CSF压力不上升提示同侧静脉窦(乙状窦、横窦)受阻。
二、脑脊液检查
(一)常规检查
1·性状正常CSF无色透明。
如CSF为血性或粉红色可用三管试验法加以鉴别,连续用3个试管接取CSF,如前后各管为均匀一致的血色提示为蛛网膜下腔出血;前后各管的颜色依次变淡可能为穿刺损伤出血。
血性CSF离心后如变为无色,可能为新鲜出血或损伤;离心后为黄色提示为陈旧性出血。
CSF呈云雾状,通常是细菌感染引起细胞数增多所致,见于各种化脓性脑膜炎,严重者可呈米汤样;CSF放置后有纤维蛋白膜形成,见于结核性脑膜炎。
CSF蛋白含量过高时,外观呈黄色,离体后不久自动凝固,称为弗洛因综合征(Froinsyndrome),见于椎管梗阻等。
2.细胞数正常CSF白细胞数为(O~5)×10。
/I。
,主要为单核细胞。
白细胞增加多见于脑脊髓膜和脑实质的炎性病变:
白细胞明显增加且以多个核细胞为主见于急性化脓性脑膜炎;白细胞轻度或中度增加,且以单个核细胞为主,见于病毒性脑炎;大量淋巴细胞或单核细胞增加为主多为亚急性或慢性感染;脑的寄生虫感染时可见较多的嗜酸性粒细胞。
(二)生化检查
1·蛋白质正常人CSF蛋白质含量为O.15~O.45g/L。
CSF蛋白明显增高常见于化脓性脑膜炎、结核性脑膜炎、吉兰一巴雷综合征、中枢神经系统恶性肿瘤、脑出血、蛛网膜下腔出血及椎管梗阻等,尤以椎管阻塞时增高显著。
CSF蛋白降低见于腰穿或硬膜损伤引起CSF丢失、身体极度虚弱和营养不良者。
2·糖正常成人CSF糖含量为血糖的1/2~2/3,正常值2.5~4.4mmol/L(45~60mg/d1),<2·25retool/L为异常。
糖含量明显降低见于化脓性脑膜炎,轻至中度降低见于结核性或真菌性脑膜炎(特别是隐球菌性脑膜炎)以及脑膜癌病。
糖含量增高见于糖尿病。
3·氯化物正常CSF含氯化物120~130retool/L,较血氯水平为高,约为血中之1.2~
缫jj藜蒸纂●麓麓麓蒸箩
鱼。
3倍。
氯化物含量降低常见于结核性、细菌性、真菌性脑膜炎及全身性疾病引起的电解赣紊乱患者,尤以结核性脑膜炎最为明显。
高氯血症患者其CSF的氯化物含量也可增高。
}(三)特殊检查I1.细胞学检查通常采用玻片离心法收集脑脊液细胞,经瑞一吉常规染色后可在光学鼬镜下进行逐个细胞的辨认和分类,还可根据需要进行有关的特殊染色,为多种中枢神经隰统疾病的病理、病因诊断提供客观依据。
CSF化脓性感染可见中性粒细胞增多;病毒性憋染可见淋巴细胞增多;结核性脑膜炎呈混合性细胞反应;中枢神经系统寄生虫感染以嗜T黢性粒细胞增高为主。
CSF中发现肿瘤细胞对于中枢神经系统肿瘤和转移瘤有确定诊断价值。
因此,细胞学检查对于脑膜癌病、中枢神经系统白血病等的诊断有非常重要的意义。
蛛网膜下腔出血时,如在吞噬细胞胞浆内同时见到被吞噬的新鲜红细胞、褪色的红细胞、舍铁血黄素和胆红素,则为出血未止或复发出血的征象。
如系腰椎穿刺损伤者则不会出现此类激活的单核细胞和吞噬细胞。
2.免疫球蛋白(immunoglobulin,Ig)正常CSF-Ig含量低,IgG平均含量为10~40mg/L,IgA平均为1~6mg/I。
,IgM含量极微。
CSF-Ig含量增高见于中枢神经系统炎性反应(细菌、病毒、螺旋体及真菌等感染)、多发性硬化、中枢神经系统血管炎等。
结核性脑膜炎和化脓性脑膜炎时IgG和IgA均上升,前者更明显,结核性脑膜炎时Igm也‘升高。
CSF-IgG指数及中枢神经系统24小时IgG合成率的测定,可作为中枢神经系统内自身合成的免疫球蛋白标志。
3.寡克隆区带(oligoclonalbands,OB)CSF的OB测定也是检测鞘内Ig合成的重要方法。
一般临床上检测的是IgGOB,是诊断多发性硬化的重要辅助指标。
但OB阳性并非多发性硬化的特异性改变,也可见于其他神经系统感染疾病。
;4.病原学检查腰椎穿刺脑脊液检查是诊断中枢神经系统感染最为重要的检查手段,精原学检查可以确定中枢神经系统感染的类型。
;
(1)病毒学检测:
通常使用酶联免疫吸附试验(enzymelinkedimmunosorbentassay,乳ISA)方法检查病毒抗体,例如,单纯疱疹病毒(herpessimplexvirus,HSV)、巨细滟病毒(cytomegalovirus,CMV)、风疹病毒(rubellavirus,RV)和EB病毒(Epstein一釉rrvirus,EBV)等。
以HSV为例来说明病毒抗体检查的临床意义,脑脊液HSVIgm漤抗体阳性,或血与脑脊液HSVIgG抗体滴度比值小于40,或者双份脑脊液HSVIgGl抗体滴度比值大于4倍,符合上述三种情况之一均提示中枢神经系统近期感染HSV。
j
(2)新型隐球菌检测:
临床常用脑脊液墨汁染色的方法,阳性提示新型隐球菌感染,墨汁染色虽然特异性高,但敏感性不够高,常需多次检查才有阳性结果;新型隐球菌感染的免疫学检查包括特异性抗体和特异性抗原的测定,特异性抗体检测一般采用间接酶联免疫吸附法,可采用乳胶凝集试验检测隐球菌荚膜多糖抗原,该方法简便、快速、敏感性高。
(3)结核杆菌检测:
CSF涂片和结核杆菌培养是中枢神经系统结核感染的常规检查方法。
涂片抗酸染色简便,但敏感性较差。
CSF结核杆菌培养是诊断中枢神经系统结核感染的金标准,但阳性率低,检查周期长(4~8周)。
针对CSF结核杆菌的分子生物学检查如聚合酶链反应(polymerasechainreaction,PCR)技术可提高结核菌阳性检出率。
(4)寄生虫抗体检测:
脑脊液囊虫特异性抗体检测、血吸虫特异性抗体检测对于脑囊虫病、血吸虫病有重要诊断价值。
(5)其他细菌学检查:
CSF细菌培养结合药敏试验不仅能准确地诊断细菌感染类型,
售鋈鏊熏麓麓繁薰蒸i
第二节神经系统影像学检查
一、头颅平片和脊柱x线平片
由于X线摄片价格便宜,对头颅骨、脊椎疾病的诊断价值较大,因此,目前仍不失为神经系统基本的检查手段之一。
近几年产生了计算机X线摄影和数字X线摄影,大大提高了图像清晰度、对比度以及信息的数字化程度。
(一)头颅X线检查(X_raysexaminationofskull)
头颅平片包括正位和侧位,还可有颅底、内听道、视神经孔、舌下神经孔及蝶鞍像等特殊部位摄片。
头颅平片主要观察颅骨的厚度、密度及各部位结构,颅缝的状态,颅底的裂和孑L,蝶鞍及颅内钙化灶等。
(二)脊柱X线检查(X_raysexaminationofspine)
脊柱x线检查主要观察脊柱的生理弯曲,椎体有无发育异常、骨质破坏、骨折、脱位、变形或骨质增生、椎弓根的形态及椎弓根间距有无变化,椎间孑L有无扩大、椎间隙有无狭窄、椎板及棘突有无破裂或脊柱裂、脊椎横突有无破坏、椎旁有无软组织阴影等。
通常包括前后位、侧位和斜位。
二、数字减影血管造影
数字减影血管造影(digitalsubstractionangiography,DSA)是将传统的血管造影与电子计算机相结合而派生的新型技术,具有重要的实用价值,尤其在脑血管疾病的诊断和治疗方面。
其原理是将x线投照人体所得到的光学图像,经影像增强视频扫描及数模转换,最终经数字化处理后,骨骼、脑组织等影像被减影除去,而充盈造影剂的血管图像保留,产生实时动态的血管图像。
(一)全脑血管造影术
全脑血管造影是经肱动脉或股动脉插管,在颈总动脉和椎动脉注入含碘造影剂(泛影葡胺等),然后在动脉期、毛细血管期和静脉期分别摄片,造影剂可显示颅内动脉、毛细血管和静脉的形态、分布和位置。
1·适应证颅内外血管性病变,例如动脉狭窄、动脉瘤、动静脉畸形、颅内静脉系统血栓形成等;自发性脑内血肿或蛛网膜下腔出血病因检查;观察颅内占位性病变的血供与邻近血管的关系及某些肿瘤的定性。
2.禁忌证碘过敏者(需经过脱敏治疗后进行,或使用不含碘的造影剂);有严重出血倾向或出血性疾病者;严重心、肝或肾功能不全者;脑疝晚期、脑干功能衰竭者。
(二)脊髓血管造影术
1.适应证脊髓血管性病变;部分脑蛛网膜下腔出血而脑血管造影阴性者;了解脊髓肿瘤与血管的关系;脊髓富血性肿瘤的术前栓塞。
2·禁忌证碘过敏者;有严重出血倾向或出血性疾病者;严重心、肝或肾功能不全者;严重高血压或动脉粥样硬化患者。
(三)正常脑血管DSA表现
常规脑血管造影常根据颅骨的自然标志来描述脑血管形态及走向。
DSA已将颅骨及软组织影减去,仅显示脑血管影像(图5-3),描述血管影像通常人为地将每条血管分成若干段。
DSA被认为是血管成像的金标准,但其费用较昂贵,为有创性检查,有放射性辐射。
第五章神经系统疾病的辅助检查
图5-3正常脑血管DSA影像
A.颈内动脉及其分支(前后位)B.颈内动脉及其分支(侧位)C.椎基底动脉主要分支(前后位)n椎基底动脉主要分支(侧位)
触~和其他血管成像技术如cT血管成像(cTA)、MR血管成像(MRA)具有一定的互补性。
三、电子it算机断层扫描
电子计算机断层扫描(computedtomography,cT)是以电子it算机数字成像技术与X线断层扫描技术相结合的新型医学影像技术。
其扫描检查方便、迅速、安全,密度分辨率明显优于传统x线图像,可大大提高病变诊断的准确性,对中枢神经系统疾病有重要的诊断价值。
(一)基本原理与装置
CT的基本原理是利用各种组织对X线的不同吸收系数,通过it算机处理获得断层图像。
CT装置主要由数据收集、it算机图像处理、终端图像显示三大部分组成,另外尚有图像储存、输出装置、控制台和可移动诊断床。
(二)CT扫描技术
以下是临床比较常用的扫描技术:
1.平扫又称非强化(非增强)扫描,即未用血管内对比剂的普通扫描。
≯增强相枯府田向管内孓寸m剂的相描终静味沣入含袖右棚仙会物昆Ⅱ浩影相I.一
般用60%泛影葡胺1.5~2.0ml/kg快速静脉注射,使血中含碘量维持一定水平,器官和病灶影像增强而显示更清楚。
造影剂使用后可出现心悸、发热、出汗、荨麻疹、呼吸困难乃至休克,注射前应先做过敏试验,注药和扫描过程中应密切观察患者,若出现不良反应应立即采取有效抢救措施。
3.薄层扫描扫描层厚≤5ram的扫描,常用于较小结构病灶的观察,如垂体病变。
4.螺旋扫描在扫描过程中,x线球管围绕机架连续旋转曝光,曝光同时检查床同步匀速运动,探测器同时采集数据。
由于扫描轨迹呈螺旋线,故称螺旋扫描,又称体积或容积扫描。
·
5.CT血管成像(computerizedtomographyangiography,CTA)静脉注射含碘造影剂后进行CT扫描,可以同时显示血管及骨性结构,可清晰显示三维颅内血管系统,能多角度观察病变。
由于该检查无创,且更经济、快速、便捷,在急症中的优势尤其明显,对闭塞性血管病变可提供重要的诊断依据,因此可部分取代DSA检查。
6.CT灌注成像(CTperfusionimaging,CTP)是在静脉注射造影剂后对选定兴趣层面行同层动态扫描,以获得脑组织造影剂浓度的变化,从而反映了组织灌注量的变化。
利用数学模型可计算出局部脑血流量(regionalcerebralbloodflow,rCBF)、局部脑血容量(regionalcerebralbloodvolume,rCBV)、平均通过时间(meantransittime,MTT)以及达峰时间(timetopeak,TTP),利用这些参数组成新的数字矩阵,最后通过数/模转换,获得直观、清楚的各参数彩色图像,即为脑CTP图像,对于急性缺血性血管病的早期诊断和指导溶栓治疗有重要价值。
(三)常见中枢神经系统病变的CT表现
对于神经系统疾病,CT扫描主要用于脑出血、脑梗死、脑肿瘤、脑积水、脑萎缩以及某些椎管内疾病的诊断。
特殊情况下,还可用碘造影剂增强组织显影,以明确诊断。
1.脑血管疾病由于其快速和安全性,CT扫描是大部分脑血管病的首选辅助检查手段。
然而,对于小脑幕下(小脑和脑干)的病变,由于骨伪影干扰影响其分辨率,诊断效果不理想。
CT扫描可诊断早期脑出血。
脑内血肿的CT表现和病程有关。
新鲜血肿为边缘清楚、密度均匀的高密度病灶,血肿周围可有低密度水肿带;约1周后,高密度灶向心性缩小,周边低密度带增宽;约4周后变成低密度灶。
脑梗死为低密度病灶,低密度病灶的分布与血管供应区分布一致。
继发出血时可见高、低密度混杂。
值得注意的是,CT扫描对于幕下病变显示效果较差,脑梗死发生后24小时内,由于梗死灶尚未完全形成,CT扫描也往往不能发现明显异常。
对于疑似脑梗死的超早期(6小时之内)患者,可行CTP和CTA检查。
可根据CTP区分梗死组织和半暗带,CBF轻度下降、CBV正常、TTP明显延迟的组织为缺血半暗带,而CBF下降伴CBV下降、TTP无延迟的组织为梗死区。
而CTA能够很好显示缺血区供血动脉的狭窄或闭塞,明确脑缺血的原因。
CTP和CTA联合检查对于超早期脑梗死的诊断和治疗有重要价值(图5-4)。
2.颅内感染常需作增强扫描。
脑炎在CT上表现为界限不清的低密度影或不均匀混合密度影;脑脓肿呈环状薄壁强化;结核球及其他感染性肉芽肿表现为小的结节状强化灶;结核性脑膜炎可因颅底脑池增厚而呈片状强化。
3.颅内肿瘤CT对颅内肿瘤的诊断主要根据:
①肿瘤的特异发病部位,如垂体瘤位于鞍内,听神经瘤位于脑桥小脑角,脑膜瘤位于硬脑膜附近等;②病变的特征,包括囊变、坏死、钙化等,病灶数目和灶周水肿的大小也是判断病灶性质的依据;③增强后的病蛮形杰县帚雷尊的诊睐斤依据侣草此搏砖券刑鲡内日由癫的讼愫斥涵皆垂甄结仝甘舶舱杏
l
1
I
醪
一E
一
。
秽
差毒至曩誊i薹i薹毒ijj第五章神经系统疾病
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 神经系统 疾病 辅助 检查
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 #全自动电容电感测试仪.docx
#全自动电容电感测试仪.docx
