 第十二章嘌呤代谢最终版本王忠超孙晓娟.docx
第十二章嘌呤代谢最终版本王忠超孙晓娟.docx
- 文档编号:24827069
- 上传时间:2023-06-01
- 格式:DOCX
- 页数:15
- 大小:77.36KB
第十二章嘌呤代谢最终版本王忠超孙晓娟.docx
《第十二章嘌呤代谢最终版本王忠超孙晓娟.docx》由会员分享,可在线阅读,更多相关《第十二章嘌呤代谢最终版本王忠超孙晓娟.docx(15页珍藏版)》请在冰豆网上搜索。
第十二章嘌呤代谢最终版本王忠超孙晓娟
第十二章嘌呤代谢系统
第一节概述
嘌呤代谢是指核酸碱基腺嘌呤及鸟嘌呤等的嘌呤衍生物的活体合成及分解。
动物,其嘌呤化合物几乎全部氧化为尿酸,分别以不同形式而排出。
人体尿酸主要由细胞代谢分解的核酸和其他嘌呤类化合物以及食物中的嘌呤,经酶的作用分解而来。
为了了解尿酸的生成机制,首先要了解嘌呤代谢及其调节机制。
一、嘌呤代谢调节
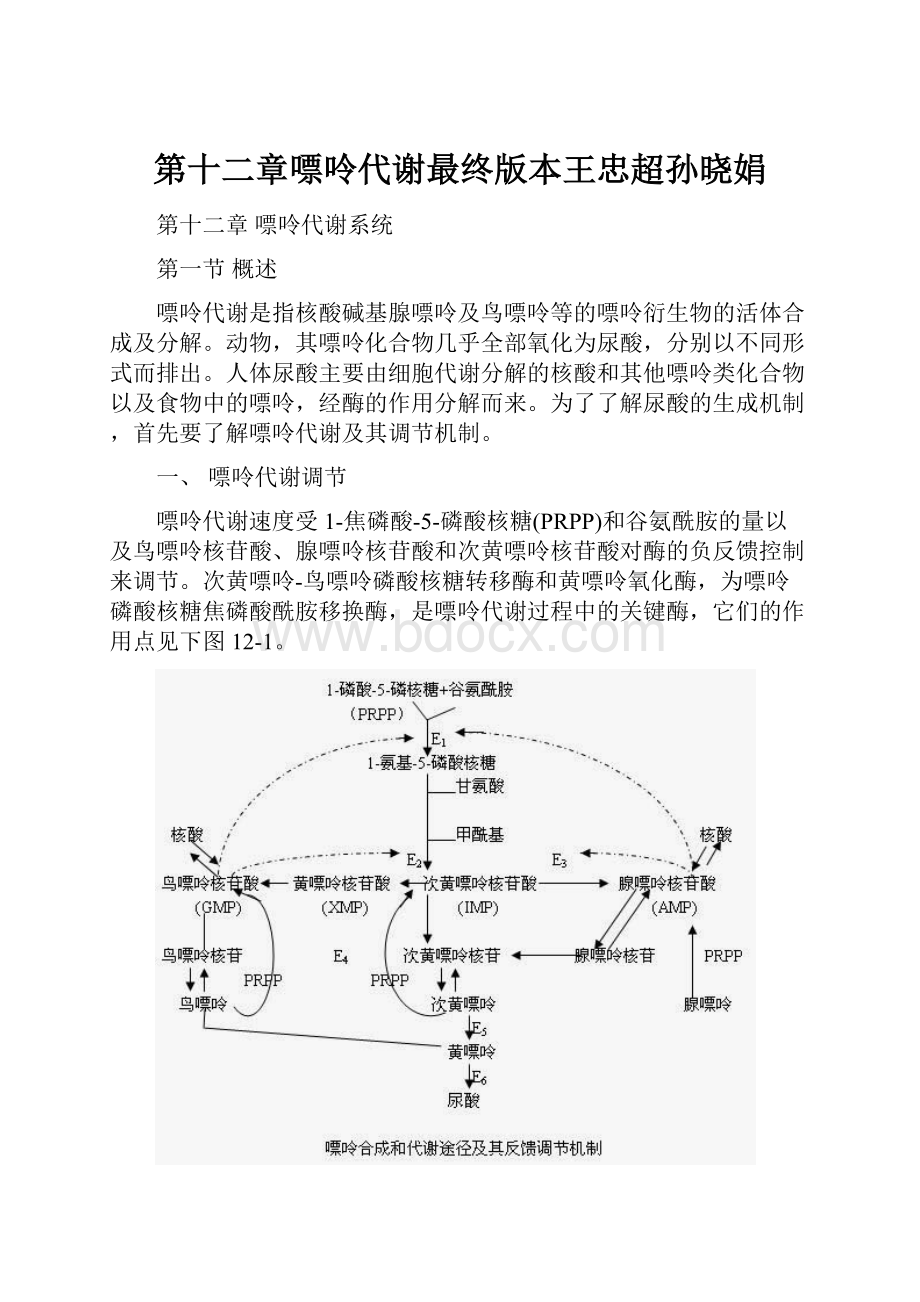
嘌呤代谢速度受1-焦磷酸-5-磷酸核糖(PRPP)和谷氨酰胺的量以及鸟嘌呤核苷酸、腺嘌呤核苷酸和次黄嘌呤核苷酸对酶的负反馈控制来调节。
次黄嘌呤-鸟嘌呤磷酸核糖转移酶和黄嘌呤氧化酶,为嘌呤磷酸核糖焦磷酸酰胺移换酶,是嘌呤代谢过程中的关键酶,它们的作用点见下图12-1。
注:
E1:
磷酸核糖焦磷酸酰胺移换酶;E2:
次黄嘌呤脱氢酶;E3腺苷酸代琥珀酸合成酶;E4次黄嘌呤-鸟嘌呤磷酸核糖转移酶;E5黄嘌呤氧化酶;→表示负反馈控制。
由核酸分解代谢为尿酸是一个十分复杂的过程,主要有以下三种生成途径:
(1)核酸→鸟嘌呤核苷酸→鸟嘌呤→黄嘌呤→尿酸。
(2)核酸→腺嘌呤核苷酸→腺嘌呤→黄嘌呤→尿酸。
(3)5-磷酸核糖+ATP→次黄嘌呤核苷酸→次黄嘌呤→黄嘌呤→尿酸。
此乃尿酸生成的一个总轮廓,中间有许多环节已被省略,在尿酸生成的过程中,有多种酶的参与和调节。
但从上述尿酸生成的简要过程中可以看出,嘌呤是尿酸生成的主要来源。
因此,嘌呤合成代谢增高及(或)尿酸排泄减少均可造成血清尿酸值增高。
生物化学研究表明,人体体内约有8种酶参与了尿酸的生成过程,其中有7种酶均促进尿酸生成,它们包括:
①磷酸核糖焦磷酸酰胺转移酶;②磷酸核糖焦磷酸合成酶;③腺嘌呤磷酸糖核糖苷转移酶;④腺苷去胺基酶;⑤嘌呤核苷酸磷酸酶;⑥5-核苷酸酶;⑦黄嘌呤氧化酶。
这些酶的活性增加时,尿酸生成即增加;在这些酶中,以黄嘌呤氧化酶最为重要。
另一种次黄嘌呤-鸟嘌呤磷酸核糖转移酶,其作用和上述7种酶正好相反,当其活性增强时可抑制尿酸生成,活性减弱时则尿酸生成增加。
酶缺陷包括某种酶的数量增多或活性增强和某种酶的完全性缺乏或部分缺乏,皆可导致嘌呤合成加速和尿酸生成增多。
酶缺陷在痛风发病中占有十分重要的地位,但大多数很难得到证实,仅少数病人可以鉴定出酶缺陷。
嘌呤排出物的多样性,可能与在进化过程中发生的酶缺失现象(eezymaphresis)有关[1、2]。
对导致过量嘌呤生物合成的机制,有嘌呤代谢酶的数量增多或活性过高,或酶活性降低或缺乏。
二、尿酸代谢的平衡
血清中尿酸浓度,取决于尿酸生成和排泄速度之间的平衡。
尿酸是嘌呤代谢的终末产物,体内尿酸的积聚,可见于如下的5种情况:
①外源性吸收增多,即摄食富含嘌呤的食物增多;②内源性生物合成增加,包括酶缺陷,如核酸分解加速和嘌呤基氧化产生尿酸增多;③排泄减少,即由肾脏经尿排出减少和由胆汁、胃肠分泌后,肠道细菌分解减少;④体内代谢减少,即尿酸内源性破坏减少;⑤上述综合因素或不同因素的组合。
拥有尿酸(氧化)酶的物种,能将尿酸转化为溶解性较高、更易排出的尿囊素(allantoin),故血清尿酸水平低而无痛风存在,人和几种类人动物是在进化过程中发生尿酸氧化酶基因突变性灭活的,从这点来说,人类的高尿酸血症是由尿酸分解代谢的先天性缺陷造成[3]。
高尿酸血症血清中尿酸浓度取决于尿酸生成和排泄速度之间的平衡,人体内尿酸有两个来源,一是从富含核蛋白的食物中核苷酸分解而来的,属外源性,约占体内尿酸的20%;二是从体内氨基酸、磷酸核糖及其他小分子化合物合成和核酸分解代谢而来的,属内源性,约占体内总尿酸的80%。
对高尿酸血症的发生,显然内源性代谢紊乱较外源性因素更为重要。
核素示踪研究,正常人体内尿酸池的尿酸平均为1200mg,每天产生约750mg,排出500~1000mg,约2/3经尿排泄,另1/3由肠道排出,或在肠道内被细菌尿酸氧化酶分解。
尿酸值升高有两种情形:
其一是体内制造的尿酸太多;另外一种是尿酸排泄不畅,存积在体内而造成的。
由以上平衡模式中可以看出,体内通常蓄积了1200mg的尿酸,每天有一半的尿酸(即600mg)在进行着新旧交替,当这个平衡瓦解时,尿酸积存,就会引起高尿酸血症,最后变成痛风。
痛风发病的先决条件是高尿酸血症。
在血液pH的情况下,血中尿酸以尿酸钠离子形式存在,故高尿酸血症即高尿素钠血症。
痛风的一切临床表现,皆由其钠盐从超饱和的细胞外液析出并沉积于组织引起。
痛风的肾脏病变除尿酸盐结晶作用外,尚有少数病例是由于尿酸本身的结晶沉淀所致,如急性尿酸性肾病。
正常人血清尿酸钠水平在一个较窄的范围内波动,国内正常男性平均值为339μmol/Lmg/dl),女性平均值为256μmol/Lmg/dl)。
正常血尿酸高限男性为417μmol/Lmg/dl),女性为357μmol/Lmg/dl)。
尿酸积聚的主要原因是内源性嘌呤生成增多,尿酸排泄减少则占少数。
美国男性公民限制嘌呤饮食时,尿酸排泄正常范围为~μmol/d(250~600mg/d)[4,5]。
大多数原发性痛风病人其24h尿酸排泄量在正常范围内,20%-25%的病人排出增多。
尿酸池代谢周转率及甘氨酸示踪研究证明,尿中尿酸排泄增加的病人,其嘌呤合成异常增多。
而尿中尿酸排泄量正常的病人,也有2/3嘌呤产生过多,故一般认为高尿酸血症的主要原因是尿酸产生过多,占70%~78%,而尿酸排泄过低者只占25%。
Gutman等对300例原发性痛风的分析表明,兼有尿酸产生增多和排泄减少者占1/3[6]。
第二节高尿酸血症与痛风的检查
一、尿酸测定
(一)血尿酸测定
1.概念
尿酸(uricacidUA)是嘌呤代谢的终末产物,嘌呤代谢紊乱、能量代谢异常及肾脏对尿酸的排泄障碍均可引起血浆尿酸浓度升高(高尿酸血症)或降低(低尿酸血症)。
目前认为,尿酸测定是诊断嘌呤代谢紊乱所致痛风(gout)的最佳生化标志。
尿酸测定还有助于肾脏病变的早期诊断。
2.方法
晨起空腹静脉抽血2ml,不抗凝,分离血清进行测定。
3.正常参考值
磷钨酸还原法:
男性150~420μmol/L~dl),
女性90~360μmol/L~/dl)。
尿酸酶-过氧化物酶偶联法:
男性180~440μmol/L~/dl),
女性150~360/μmol/L~/dl),
儿童120~320μmol/L~mg/dl)。
4.注意事项
(1)一般制订尿酸的正常参考值,是以一群人的血中尿酸平均值加上2个标准差为上限,大约有10%的人会尿酸偏高,但这只是一种生化上的异常,不能与痛风混为一谈。
(2)血标本室温下放置时间不能超过2h,不能立即分离血清的标本,应放4℃低温保存,以保证检测的可靠性。
(3)抽血前一周,停服影响尿酸排泄的药物:
如排钾利尿剂、阿司匹林、青霉素、头孢菌素、环孢素、抗结核药及烟酸、维生素B1、B12等。
(4)有高达30%左右的病例,在血尿酸值正常的情况下,仍有痛风发作,而急性痛风关节炎发作后,体内血尿酸的水平可以没有大幅度的变化,这是由于身体在症状出现以后,进行了自我调节,加速了尿酸的排出。
例如痛风急性发作时由于肾上腺皮质激素分泌增加可促进尿酸排泄。
5.临床评估
(1)血尿酸增高见于
①痛风、高尿酸血症。
测定血清尿酸含量对痛风的诊断是一项最佳生化的指标[7]。
②各种类型的肾脏疾病[8],肾功能衰竭早期,由于尿酸排泄障碍而使血尿酸增高。
因此血清尿酸含量是预测肾脏疾病的一个早期灵敏可靠的指标之一。
③骨髓增生性疾病如急慢性白血病、红细胞增多症、多发性骨髓瘤、溶血性贫血、淋巴瘤及多种癌症化疗时,细胞内核酸大量分解而致尿酸产生过多。
④肝脏疾患、甲状腺功能减低、妊娠反应、子痫患者伴有血尿酸升高。
⑤尿酸水平可反映体内超氧阴离子自由基水平,在急性脑血管病发作时,产生大量超氧阴离子自由基,所以脑出血、脑梗塞患者血清尿酸较正常人有明显升高[9]。
⑥偶见于肝糖原沉着症Ⅰ型,由于葡萄糖-6磷酸酶缺乏,引起血糖降低,促使糖原分解,乳酸产生过多,抑制肾小管排泄尿酸,同时核苷酸消耗,嘌呤合成增加,结果导致高尿酸血症。
⑦高血压、高血脂、动脉硬化、冠心病和2型糖尿病常伴高尿酸血症[9,10,11,]。
关于它们之间的联系,一般认为无直接的因果关系,可能与肥胖、饮食、饮酒等共同因素有关。
限制饮食,降低体重常可使高尿酸血症、糖尿病、高血压和高血脂症都得到控制。
⑧药源性的高尿酸血症常发生于应用噻嗪类利尿药及利尿酸、速尿、醋氮酰胺时。
水杨酸钠在大剂量时有利尿酸作用,而在小剂量时抑制肾小管排泄尿酸而使血尿酸增高。
⑨氯仿中毒、四氯化碳中毒及铅中毒及食用富含核酸的食物等,亦可引起血中尿酸含量增高。
(2)血尿酸减低见于
恶性贫血、Fanconi综合征、大剂量使用阿司匹林、先天性黄嘌吟氧化酶和嘌吟核苷磷酸化酶缺乏等。
(二)尿尿酸测定
1.概念
尿尿酸测定是反映肾小管对尿酸的重吸收和分泌功能的一项检查,在临床上可用以判断高尿酸血症是由于尿酸生成过多还是尿酸排泄减少,或是两者兼有。
另外,对于选择治疗药物及监测治疗效果都有一定的指导作用。
2.方法
准确留取24h尿量,5-10ml盐酸防腐,记下尿总量,混均,取20ml送检。
3.正常参考值
一般饮食状况下<800mg/24h;低嘌呤饮食5~7天之后<600mg/24h。
4.注意事项
①收集期间不要喝咖啡、茶及可可豆,也不要服维生素C及小苏打。
夏天收集瓶可加盖置于冰箱下层冷藏,但不可有结冰现象。
②如果病人已有肾功能减退、结石引起的尿路梗阻、大量肾盂积水、尿潴留及排尿不畅等情况,可使测定结果受影响。
③留尿当天如有腹泻、呕吐等脱水情况及发热、尿路感染或其他急性疾病时,应改期进行。
④影响测量结果的因素包括:
是否留准24h全部尿量,尿防腐剂是否正确使用,留尿期间服用药物有无影响,留尿期间是否大量饮水而造成尿量过多,标本保存温度是否合适,糖尿病患者尿糖是否过高等。
5.临床评估
(1)根据尿尿酸测定可将痛风或高尿酸血症可分为产生过剩型和排泄不良型:
①产生过剩型:
在一般饮食状况下24小时尿中尿酸含量超过800mg。
若低嘌呤饮食5~7天之后测量,24小时尿中尿酸含量则是超过600mg。
这类原发性痛风患者在痛风人群中不足10%。
②排泄不良型:
在一般饮食状况下24小时尿液中尿酸含量低于800mg。
若低嘌呤饮食5~7天之后测量,24小时尿中尿酸含量则是低于600mg。
绝大多数发生痛风的原因,都是因尿酸盐排泄不足所致,约占90%。
(2)尿尿酸的测定虽然不能用于判断痛风的病情,但对选择药物有一定的帮助。
(三)判断尿酸生成过多和排泄减少的四种方法
1.24h尿尿酸定量测定:
见尿尿酸测定章节。
2.尿酸清除率(ClearanceofUricAcidCUA)测定
①方法
尿尿酸(UUA)测定方法是准确收集60分钟尿,同时采血测血尿酸,计算每分钟尿酸排泄量与血清尿酸值之比。
计算公式:
CUA=尿尿酸×每分钟尿量/血尿酸
②正常参考值
~ml/min
③临床评估
CUA>ml/分属生成过多型,</分可判断为排泄减少型。
3.CUA与肌酐清除率(CCR)比值测定
①方法
CUA/CCR×100%
CCR测定:
男性:
CCR(ml/min)=[(140-年龄)×体重×]/(72×血肌酐)女性:
CCR(ml/min)=[(140-年龄)×体重××]/(72×血肌酐)年龄(周岁)、体重(Kg)、血肌酐(umol/L)。
②正常参考值
80-120ml/min
③注意事项
Ⅰ以CCR作校正,可避免肾功能对尿酸排泄的影响。
Ⅱ随意尿与24小时尿的CUA/CCR呈显著正相关,故在门诊可采用简便的一次尿计算法。
④临床评估
若>10%属生成过多型,<5%属排泄减少型。
4.随意尿中尿酸/肌酐比值
①方法
留随意尿,测定尿中尿酸和肌酐水平,计算尿酸/肌酐比值。
②正常参考值
~。
③临床评估
>属生成过多型,<可判断为排泄减少型。
测定随意尿中尿酸/肌酐比值是最简便的方法。
二、滑液晶体成分检测在正常生理状态下,血清尿酸在7mg/dl左右时即达饱和状态,尿酸在超饱和状态时容易形成针状微结晶体析出,在关节软骨、滑膜等结缔组织沉积而引起痛风。
急性痛风性关节炎发作时肿胀关节腔内可有积液,以注射针抽取滑液检查具有极其重要诊断意义[12]。
即使在无症状期亦可在许多关节找到尿酸钠结晶。
(一)针刺细胞学检查
1.概念
细针吸取细胞学(fineneedleaspirationcytopathology,FNAC)是利用细针穿刺吸取病灶部位中的细胞等成分作涂片,观察细胞形态改变和间质变化的一种细胞病理学诊断方法。
对痛风结节的细针针吸细胞学检查可以提高临床诊断准确率。
2.方法
由细胞学诊断医师进行细针针吸细胞学检查操作。
在皮下肿大或明显结节(直径大于0.5cm)部位常规局部消毒,采用一次性10ml注射器,针头外径为0.7mm,将针头刺入皮下肿大或结节处,保持大约5ml负压,进退两次抽吸后,放弃负压,迅速拔出针头,将抽取物均匀涂片1~4张,自然干燥后,分别作苏木精-伊红染色和瑞-姬染色,光镜观察。
3.注意事项
①被检者血小板数、出凝血时间应正常;
②被查者在拔针后需平躺半小时以上,无不适再离开;
③操作方法和制片技术要做到标准化;
④细胞病理诊断要以涂片中细胞成分为及形态改变为依据,必须密切结合临床,以免造成错误诊断;
⑤一般阳性结果能肯定诊断但阴性结果不宜完全否定,要与病理切片诊断结合使用。
4.临床评估
因为痛风结节往往有钙质沉着,穿刺进针时可有沙粒样感,抽吸物为灰白色或粉笔样物;少数病例结节呈囊性,抽出物质为灰白色或淡黄色液体成分。
镜下主要可见以下几种成分:
①大量呈针形、束形、裂隙状略带棕黄色的尿酸盐结晶,该结晶为痛风结节的特征性诊断特点之一,甚至是某些病例穿刺抽取物质的唯一成分。
②少量的异物巨细胞,该种细胞与尿酸盐结晶对周围组织的刺激有关。
③有些病例中可以见到少数的淋巴细胞及纤维细胞,应为慢性炎症刺激而引起。
痛风结节的细针针吸细胞学检查可以提高临床诊断准确率,有的学者认为诊断准确率为100%。
此方法简便、安全迅速,敏感性好,确诊率高,可信度高,且对病人近乎无创伤性,患者痛苦少,现已成为临床疾病的重要诊断学方法之一。
(二)滑膜活检术
1.概念
滑膜是被覆关节腔内面的纤维结缔组织,可以通过关节切开术活检、关节镜术中直视下活检和闭合细针穿刺活检等方法进行分析。
事实上,进行常规的滑液抽取检查时,吸出的滑膜组织大小足够检查之用。
使用Parker-Pearson闭合细针穿刺活检法,或者其他风湿科医师使用的针吸法,都可以获得滑膜组织以供诊断研究之用。
2.方法
应用14G的Parker-Pearson针来做闭式穿刺进行滑膜活检。
膝关节是目前最常进行活检的关节,穿刺入路与常规膝关节穿刺相同。
患者取仰卧位,屈曲膝关节。
进针点常规消毒、铺巾,用带25号短针头的注射器将l%利多卡因局部麻醉至皮肤及皮下组织,再改用带20号针头的空注射器沿局部麻醉径路刺入关节腔,抽出滑液后再将麻药注入关节腔,然后一边退针一边浸润麻醉关节囊。
将套有阻塞器的套针沿局部麻醉径路刺入关节腔,拔出阻塞器,插入连接空注射器的内钩针至关节腔滑膜面,注射器保持负压吸引时拔出内钩针便可钩取到组织。
通常可选用10号的空注射器,改变内钩针切迹的方向可获取关节腔内不同部位的滑膜。
3.注意事项
(1)膝关节是目前最常进行活检的关节,但是从肩关节、肘关节、腕关节和踝关节中也可以获取滑膜组织。
小关节的滑膜活检,需要使用改良后小一些的细针进行。
(2)在钩取滑膜时要仔细体会钩取时的阻力。
滑膜是紧贴在关节囊纤维层内面的疏松结缔组织,钩取时阻力中等。
若阻力消失,可能是内钩针悬于关节腔内未钩到组织或只钩到关节腔内的坏死组织、血块或渗出的纤维素。
若阻力明显增大,则应注意是否钩到关节囊纤维层或刺人软骨。
注意每次内钩针出针时不要拔出活检套针。
(3)为避免非直视下操作取材的成功率较低,应通过不同部位多点取材来进行综合评估。
(4)滑膜组织学检查时应注意到在不同病人、同一病人的不同关节、同一关节的不同部位和不同病期,其改变各不相同。
4.临床评估
(1)结晶性滑膜炎的病理切片上可以发现尿酸盐或者焦磷酸盐结晶存在。
急性期时,绒毛可以呈现充血和肿胀状态。
(2)此方法具有创伤小,费用低等优点,而且在严格操作情况下没有并发症。
手术过程可以在门诊开展,减少了关节镜检查和切开活检需要的人力和花费。
不足之处在于非直视下操作,取材的成功率较低;滑膜的炎性病变不会均匀一致,有时滑膜病变较局限,即使弥漫肿胀情况下,大体观察和镜下观察的程度也相差很大。
所以,对于任何非直视下活检者,没有发现病变都不可能排除病变存在的可能。
(三)关节镜活检术
1.概念
随着针式关节镜(2.5mm)的发明,可以在局麻、局部神经阻滞或者全麻下进行各种大小关节的滑膜组织活检,以确定诊断和判定药物疗效及炎症的动态变化。
同时可进行滑膜切除和关节腔内清理等。
2.方法
常规的入路与关节穿刺一样。
(1)活检的区域用肥皂液清洗干净后,碘酒酒精消毒。
操作者需要戴无菌手套,穿刺点覆盖无菌塑料薄膜。
用1%利多卡因麻醉皮肤及皮下组织至关节囊。
(2)用一个20号针穿过麻醉区域进入关节间隙,抽吸关节液进行分析,可以向关节腔内注入4~8ml1%利多卡因,也可以不必注射即行活检,防止局麻药物造成一种人工假象。
当针撤出后,利多卡因可以沿针道浸润麻醉。
插入带有活检针头的套管针,当带钩切迹的一侧恰好抵达滑膜时,用l0ml的注射器负压抽吸,针头往往需要避开利多卡因局部注射部位,防止出现人工假象。
在关节内的不同部位分别取几份不同标本(减少取材误差),一只手用注射器持续负压吸引,另外一只手在外面控制针的偏转。
用一小块消毒纸将滑膜标本从针头拭至固定液中。
3.注意事项
(1)对于过于紧张的患者可以适当使用哌替啶。
年轻的患者可以在麻醉下进行。
(2)为避免影响对滑液的分析,麻醉过程中要防止麻醉药物进入关节腔。
(3)取材者需要熟悉所取标本的外观表现,不要把纤维素和坏死物(黄白色)误作滑膜(紫红色)。
)是一个类风湿性关节炎公益论坛,康友们可以在一起交流类风湿关节炎的治疗和康复,讨论类风湿的相关问题,共同对付类风湿关节炎,避免上当受骗。
在这里没有包治百病的广告,纯粹是患者之间的直接交流。
类风湿患者网上论坛,类风湿患者交流网(4)痛风患者的标本要放置在纯酒精中,因为尿酸在其他固定液中会溶解。
标本可以进行尿酸染色,未染色的部分要用偏振光显微镜来检测。
未固定的标本可以冰冻后应用偏振光显微镜检测尿酸。
(5)关节镜检可引起血肿、软骨损伤、感染和器械断落等,应注意避免。
4.临床评估
(1)结晶性滑膜炎经关节镜检查,可以见到白色发亮的尿酸盐,或者焦磷酸盐结晶,位于滑膜、软骨及关节腔壁上。
滑膜病理切片上均可以发现相应的晶体存在。
急性期时,绒毛可以呈现充血和肿胀状态。
(2)关节镜活检与细针穿刺相比较,技术上略复杂,花费较多,优点是可以在直视下采取大块而且具有明显病变的组织进行分析,是一种具有可行性的检查方法与治疗手段。
在国外,因为关节镜在地方医疗机构中普遍得到应用,用于临床目的的细针穿刺反而不经常实施。
尽管CT与MRI等检查手段日益普及应用,但是在某些关节或疾病中,尚无法取代对受累关节的滑膜或骨膜进行活检。
应用针式关节镜可以创伤更小,并可以在更多数目的受累关节中进行此种检查。
但是,这种方法在那些不能进行关节镜检的关节依然受到限制。
第三节高尿酸血症与痛风的诊断
(一)诊断
男性和绝经后女性血尿酸>420µmol/L/d1)、绝经前女性>350µmol/L/d1)可诊断为高尿酸血症。
中老年男性如出现特征性关节炎表现、尿路结石或肾绞痛发作,伴有高尿酸血症应考虑痛风。
关节液穿刺或痛风石活检证实为尿酸盐结晶可做出诊断。
X线检查、CT或MRI扫描对明确诊断具有一定的价值。
急性关节炎期诊断有困难者,秋水仙碱试验性治疗有诊断意义。
(二)鉴别诊断
1.继发性高尿酸血症或痛风具有以下特点:
①儿童、青少年、女性和老年人更多见;
②高尿酸血症程度较重;
③40%的患者24小时尿尿酸排出增多;
④肾脏受累多见,痛风肾、尿酸结石发生率较高,甚至发生急性肾衰竭;
⑤痛风性关节炎症状往往较轻或不典型;
⑥有明确的相关用药史。
2.关节炎
①类风湿关节炎:
青、中年女性多见,四肢近端小关节常呈对称性梭形肿胀畸形,晨僵明显。
血尿酸不高,类风湿因子阳性,X线片出现凿孔样缺损少见。
②化脓性关节炎与创伤性关节炎:
前者关节囊液可培养出细菌;后者有外伤史。
两者血尿酸水平不高,关节囊液无尿酸盐结晶。
③假性痛风:
系关节软骨钙化所致,多见于老年人,膝关节最常受累。
血尿酸正常,关节滑囊液检查可发现有焦磷酸钙结晶或磷灰石,X线可见软骨呈线状钙化或关节旁钙化。
3.肾石病高尿酸血症或不典型痛风可以肾结石为最先表现,继发性高尿酸血症者尿路结石的发生率更高。
纯尿酸结石能被X线透过而不显影,所以对尿路平片阴性而B超阳性的肾结石患者应常规检查血尿酸并分析结石的性质。
(王忠超、孙晓娟)
参考文献
1.RelationshipbetweenserumuricAcidlevels,metabolicsyndrome,andarterialstiffnessinkorean.LimJH,KimYK,KimYS,NaSH,RheeMY,LeeMM.KoreanCircJ.2010Jul;40(7):
314-20.Epub2010Jul26.
2.Gout.Hyperuricemiaandcardiovasculardisease:
howstrongistheevidenceforacausallinkGaffoAL,EdwardsNL,SaagKG.ArthritisResTher.2009;11(4):
240.Epub2009Aug19.Review.
3.Identificationofallantoin,uricacid,andindoxylsulfateasbiochemicalindicatorsoffilthinfoodpackagingbyM,ThompsonAOACInt.2001May-Jun;84(3):
782-8.
4.UricacidinhibitsrenalproximaltubulecellproliferationviaatleasttwosignalingpathwaysinvolvingPKC,MAPK,cPLA2,andHJ,LimMJ,LeeYJ,LeeJH,YangIS,TaubJPhysiolRenalPhysiol.2007Jan;292
(1):
F373-81.Epub2006Sep19.
5.Associationofthehumanuratetransporter1withreducedrenaluricacidexcretionandhyperuricemiainaGermanCaucasianJ,GraesslerA,UngerS,KoppraschS,TauscheAK,KuhlischE,SchroederRheum.2006Jan;54
(1):
292-300.
6.GutmanAB,YüT
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 第十二 嘌呤 代谢 最终 版本 王忠超孙晓娟
 冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰豆网所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 《当代世界政治与经济》.docx
《当代世界政治与经济》.docx
